学习笔记(20):PORTEC‑4a:让分子分型真正走进子宫内膜癌辅助治疗决策
- 2026-05-29 14:01:58
长期以来,子宫内膜癌辅助治疗主要依据传统临床病理因素,如年龄、FIGO分期、组织学类型与分级、肌层浸润深度及淋巴血管间隙侵犯(LVSI)情况。基于PORTEC‑1和GOG‑99研究结果,早期子宫内膜癌的放疗指征逐渐收紧,高‑中危患者成为辅助治疗中最具争议的人群。随后,PORTEC‑2研究确立了阴道近距离放疗作为该人群的标准方案,在保证局部控制的同时显著降低了毒性并改善生活质量。然而,随着挽救治疗手段的成熟,越来越多证据提示该人群中仍存在一定程度的过度治疗。
2013 年 TCGA 分子分型的提出,显著深化了对子宫内膜癌生物学异质性的认识。以POLE 突变、错配修复缺陷(dMMR)、无特异分子特征(NSMP)和p53异常(p53abn)为核心的分型体系,提高了预后评估的准确性与可重复性。结合LVSI、L1CAM过表达及CTNNB1 突变等因素,PORTEC系列研究进一步提出分子整合风险分层模型,为个体化辅助治疗奠定基础。
在此背景下,2026 年1月发表于The Lancet Oncology的Ⅲ期随机、多中心非劣效性研究 “Molecular profile-based adjuvant treatment for women with high-intermediate risk endometrial cancer (PORTEC‑4a)”,首次验证了基于分子整合风险分层的辅助治疗策略,在保证局部控制不劣效的同时,有效减少过度治疗,为分子分型指导临床决策提供了关键循证依据。


方法概述
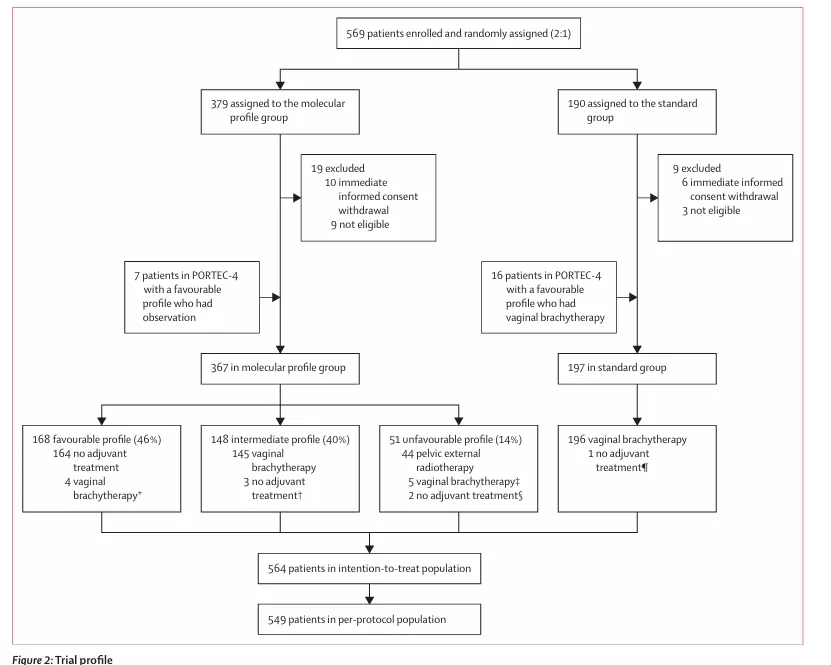
PORTEC‑4a 是一项在欧洲多国开展的随机、开放标签、Ⅲ期临床试验,比较基于分子整合风险分层的个体化辅助治疗与标准阴道近距离放疗在高‑中危子宫内膜癌患者中的疗效与安全性。
研究设计与研究对象
研究纳入≥18岁、经病理确诊的子宫内膜样子宫内膜癌患者,符合FIGO 2009的高‑中危特征,包括:
1)FIGO IA 期(伴肌层浸润)、3级(任何年龄,伴或不伴 LVSI);
2)FIGO IB 期(1–2级且年龄 ≥60 岁);
3)FIGO IB 期(1–2级伴LVSI);
4)FIGO IB 期(3级不伴LVSI);
或 FIGO II 期(显微镜下受累,1 级)。
所有患者均接受全子宫切除联合双附件切除,可依据各中心选择是否实施淋巴结评估。按 2:1 随机分配至分子整合风险分层指导治疗组或标准阴道近距离放疗组;
分子标记物检测流程
1. 所有患者肿瘤标本统一送至中央病理实验室进行复核和分子检测。
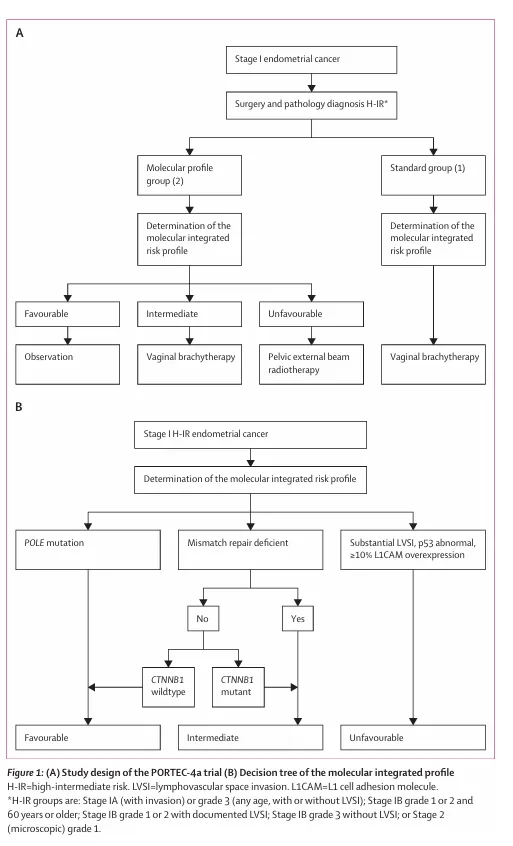
2. 分子整合风险分层基于:
1)TCGA分型:POLEmut、dMMR、NSMP、p53abn
2)病理指标:显著LVSI
3)分子标志物:L1CAM过表达(≥10%)、CTNNB1外显子3突变、ER/PR(≥10%定义为阳性)
3. 分层原则:
1)POLE 突变(无论其他特征)→ 有利组
2)MMRd(含部分合并 p53abn) → 中危组
3)p53abn、显著 LVSI 或 L1CAM 过表达 → 不利组
放疗方案
1. 阴道近距离放疗(标准组及部分分型组)
1)总剂量21Gy,3次,每次7Gy
2)CT/MRI 引导计划,控制膀胱、直肠及小肠剂量
3)总疗程约 2 周
2.盆腔放疗(不利分子风险患者)
1)总剂量 45.0–48.6Gy
2)调强放疗技术
3)CT 引导靶区勾画,符合ICRU 83标准
结局指标
1. 主要终点
1)5年阴道复发累积发生率(首发事件)
2)采用竞争风险模型,重点评估局部控制安全性
2. 次要终点
1) 生存结局:5 年无复发生存率(RFS)/5 年总生存率(OS)
2) 肿瘤控制与复发模式:阴道肿瘤控制(含挽救治疗)/盆腔、局部区域及远处复发
3) 安全性:按治疗组及分子整合风险分层分析的不良事件

研究规模
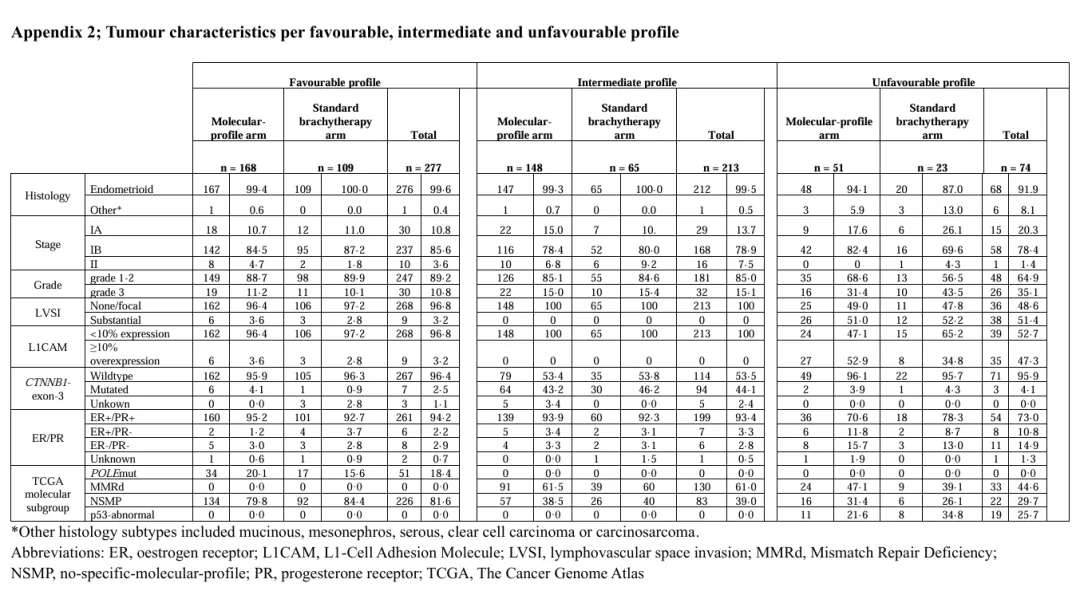
5. 分层因素,有利组、中危风险、不利风险的占比:
1)分子分型组中,46%、40%和14%;
2)标准组中,55%、33%和12%。
研究终点
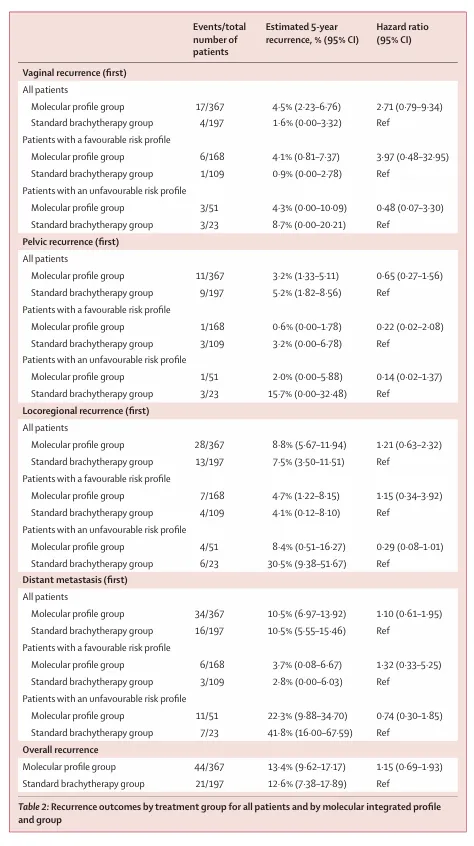
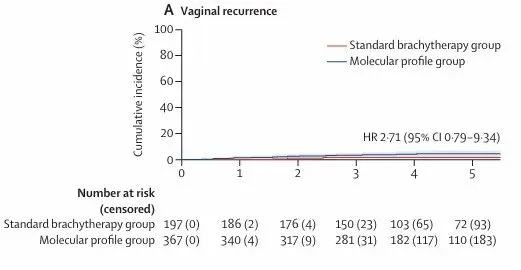
图3:5 年累积发生率曲线及 Kaplan–Meier 生存曲线:A)PORTEC‑4a 全体人群的阴道复发
3. 其他复发结局
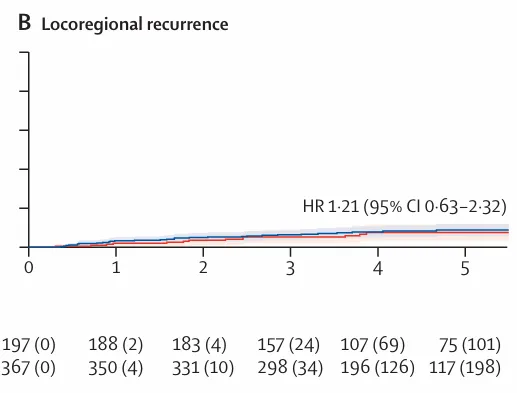
图3:5 年累积发生率曲线及 Kaplan–Meier 生存曲线B)PORTEC‑4a 全体人群的局部区域复发
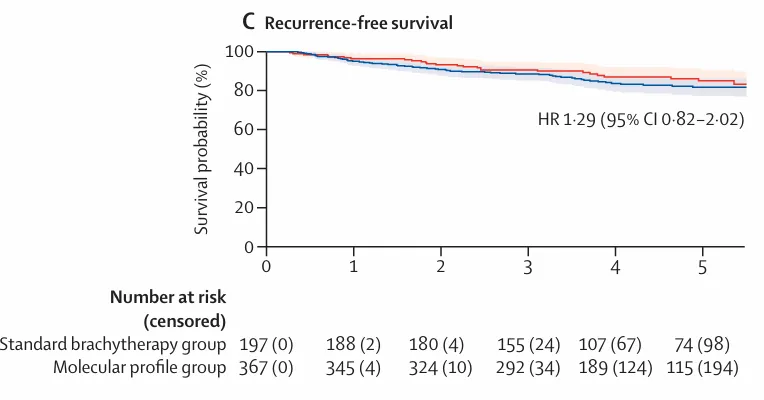
5)5 年无复发生存率(RFS):分子分型组 81.7% vs 标准组 85.1%,HR=1.29
图 3:5 年累积发生率曲线及 Kaplan–Meier 生存曲线,C)无复发生存的 Kaplan–Meier 生存曲线
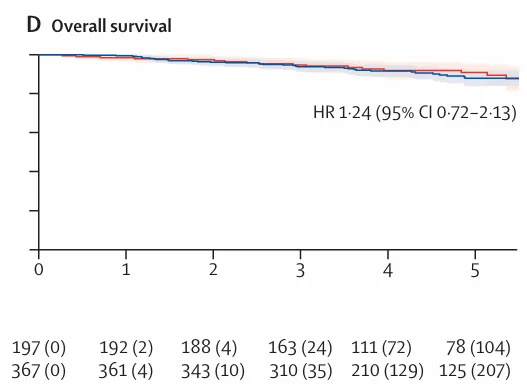
4. 5 年总生存率(OS):分子分型组 88.0% vs 标准组 90.9%,HR=1.24
图 3:5 年累积发生率曲线及 Kaplan–Meier 生存曲线,D:总生存的 Kaplan–Meier 生存曲线
5. 全因死亡,总计 62 例(11%):分子分型组 12% vs标准组 10%,两组生存结局无显著差异,无治疗相关死亡
6. 按分子风险分层的关键发现
1) 有利风险人群(n=277)
图 3:5 年累积发生率曲线及 Kaplan–Meier 生存曲线,E)具有有利风险分型患者的 5 年阴道复发累积发生率曲线
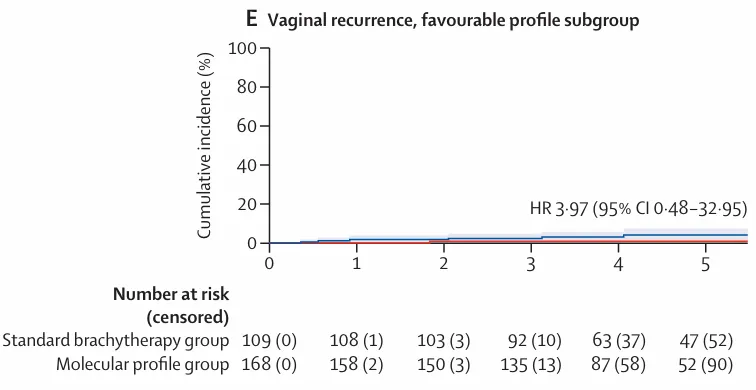
2)不利风险人群
图 3:5 年累积发生率曲线及 Kaplan–Meier 生存曲线,G)具有不利风险分型患者的 5 年阴道复发累积发生率曲线
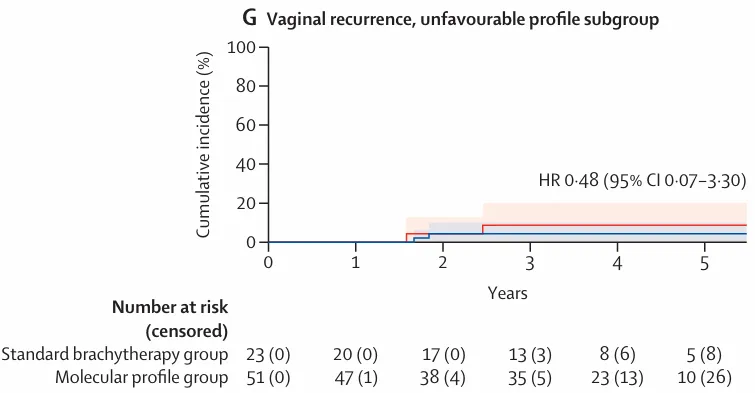
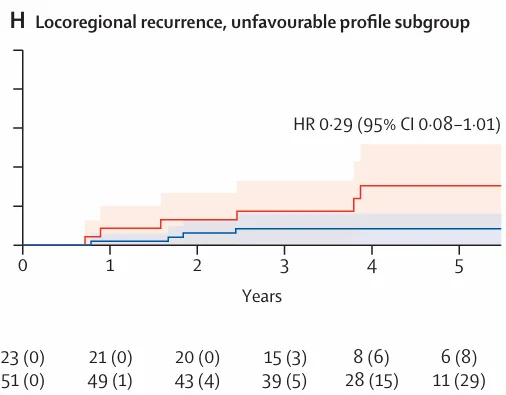
图 3:5 年累积发生率曲线及 Kaplan–Meier 生存曲线,H)具有不利风险分型患者的 5 年局部区域复发累积发生率曲线
7. 分子特征与复发风险
9. 安全性与毒性

PORTEC‑4a 是全球首个通过随机对照试验前瞻性验证分子整合风险分层指导高‑中危子宫内膜癌辅助治疗的研究。
结果显示,在5 年总体阴道复发率较低的前提下( 分子分型组4.5% vs标准组 1.6%),基于分子分型制定的治疗策略在阴道控制方面不劣于标准近距离放疗,同时可使近一半患者(46%)免除不必要的辅助放疗而不影响无复发生存和总生存,明确指出传统“一刀切”式辅助治疗存在过度治疗问题。
对于分子风险不利的少数患者(14%),升级为盆腔放疗则可能改善局部区域控制,提示分子分型不仅可用于治疗去强化,也有助于精准识别需要强化治疗的人群。
研究同时进一步揭示了 NSMP 亚型的高度异质性,强调结合 CTNNB1 突变、雌激素受体状态、显著 LVSI 及 L1CAM 表达进行精细分层的重要性。
总体而言,PORTEC‑4a 为分子分型在高‑中危子宫内膜癌辅助治疗决策中的临床应用提供了高质量循证依据,推动辅助治疗真正迈向精准化与个体化。

参考资料

