儿童严重过敏反应的诱因和危险因素 儿童严重过敏反应最常见的诱因为食物 ,昆虫 叮咬、药物诱因相对于成人较为少见 。由于膳食特征具有年龄依赖性,因此食物诱因具有年龄差异性,并且因饮食习惯和制备方式不同还存在地域差异。不同年龄段和在不同地区致敏食物分布具有如下特征。婴 幼儿期在世界各地区最常见致敏食物均为牛奶、鸡 蛋。此外,在北美及欧洲国家,花生、坚果、贝类、鱼 也是常见食物诱因 ,在亚洲,如日本、中国、韩国等国 家,小麦和荞麦致敏则更为常见。
有报道严重过敏反应在我国 0~3岁儿童最常见的 食物诱因为牛奶(62%),青少年最常见的诱因为小 麦 。经口食入食物途径诱发严重过敏反应最常见, 而非经口暴露食物变应原亦可诱发严重过敏反应,如通 过吸入途径(吸入空气中的食物过敏原) 、皮肤接触 (食物直接接触或化妆 品 中 含 有 的 食 物 变 应 原 组 分) 、肌 内 注 射 (疫 苗 中 所 含 少 量 的 鸡 蛋 成 分) 等 。除食物诱因外,昆虫叮咬、药物、疫苗也可诱发 儿童严重过敏儿童严重过敏反应。
常见的儿童严重过敏反应危险因素包括:食物严重 过敏反应病史、哮喘、花粉症、严重湿疹或特应性皮炎、 荨麻疹、小麦过敏患儿在运动状态、过敏食物为花生/坚果等、有多重致敏状态等。特殊用药后增加严重过敏反应概率,如阿司匹林增加运动诱发严重过敏反应概率。婴幼儿危险因素包括:毛细支气管炎、反复发作喘息、先 天性心脏病、湿疹、多重致敏状态等。致死性严重过敏反应的危险因素包括哮喘、年龄>10岁、食物过敏类型为花生/坚果、延迟使用肾上腺素。
u危险因素:
(1)年龄特异性
l婴幼儿:不能描述症状
l青少年及成人:危险因素风险增加(运动,饮酒,药物等)。
(2)合并疾病
l哮喘及呼吸道疾病
l心血管疾病
l肥大细胞增多症
l特应性皮炎
l精神心理因素
(3)加重因素:运动、急性感染、精神压力、旅行、生理期等
ü临床诊断标准:
1.典型皮肤表现合并至少1个其他系统表现;
2.暴露于已知或可疑变应原,导致呼吸和/或心血管系统症状,可无典型皮肤黏膜症状。
ü严重过敏反应诊断标准:
1.数分钟至数小时内急性发作的皮肤和/或黏膜症状(如全身荨麻疹、瘙痒或潮红、唇-舌-腭垂水肿),并伴发以下至少1种症状
a.呼吸道症状(如呼吸困难、喘息/支气管痉挛、喘鸣、呼气流速峰值下降、低氧血症)
b.血压下降或伴终末器官功能不全(循环衰竭、晕厥、尿便失禁)
c.严重的胃肠道症状(如剧烈腹绞痛、反复呕吐),尤其是在非食物过敏原暴露后
2.暴露已知或可疑的变应原后数分钟至数小时内,急性发作的血压降低或支气管痉挛,或喉部症状,可无典型的皮肤黏膜症状
a.大部分过敏反应发生暴露变应原的1-2h,一般可能更快。但对于某些食物过敏原,如寡糖基半乳糖-α-1,3-半乳糖(α-Cal)或免疫治疗,可发生迟发性反应(>10h)
b.低血压定义:婴儿和儿童收缩压低于年龄正常值或较基础值下降>30%「儿童低收缩压定义:1月龄~1岁,<70mmHg;1~10岁,<70mmHg+(2*年龄);11~17岁,<90mmHg」
(1mmHg=0.133kPa)
c.喉部症状包括:喉鸣/声音改变/吞咽困难
ü早期识别:
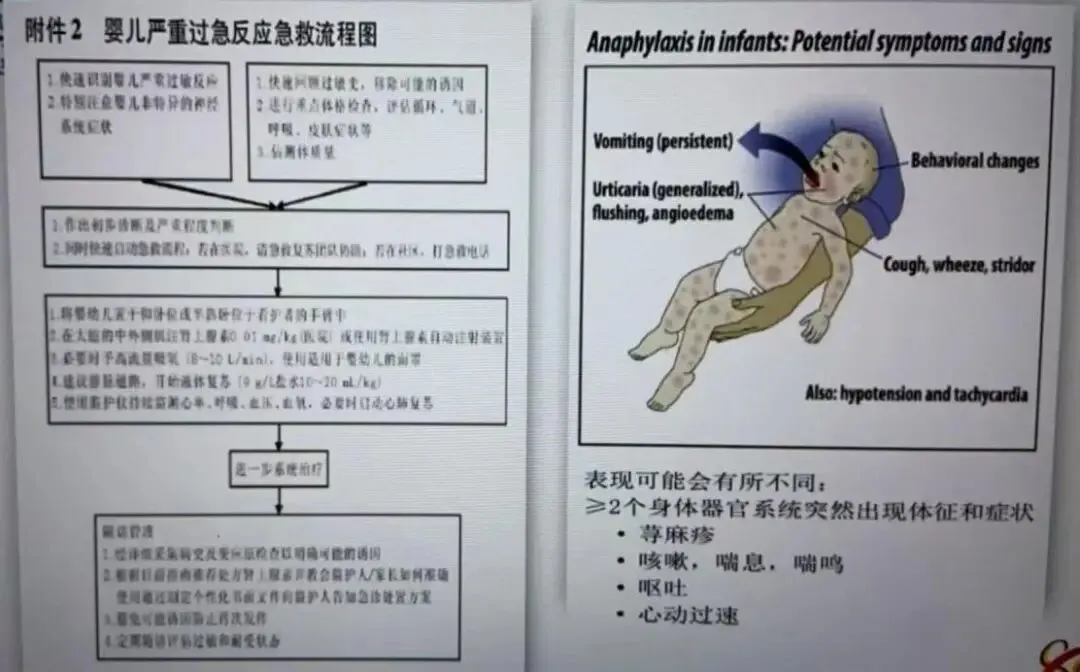
暴露于已知或可疑变应原后数分钟至数小时内,出现皮肤瘙痒,皮肤潮红,荨麻疹、口唇或眼睑肿胀、胸闷、喘鸣、腹痛、腹泻、呕吐等症状,往往提示发生了过敏反应。
部分患儿可能无皮肤黏膜症状,直接导致呼吸困难、喘息、低氧血症和血压下降、循环衰竭等症状,尤其是通过注射途径暴露者。
婴幼儿的严重过敏反应表现中,婴儿的行为异常如停止玩耍、依恋照顾者、困倦和持续哭闹是常见的早期症状,且由于患儿无法表述瘙痒、喉部发紧、胸闷等主观症状,照顾者应仔细观察。
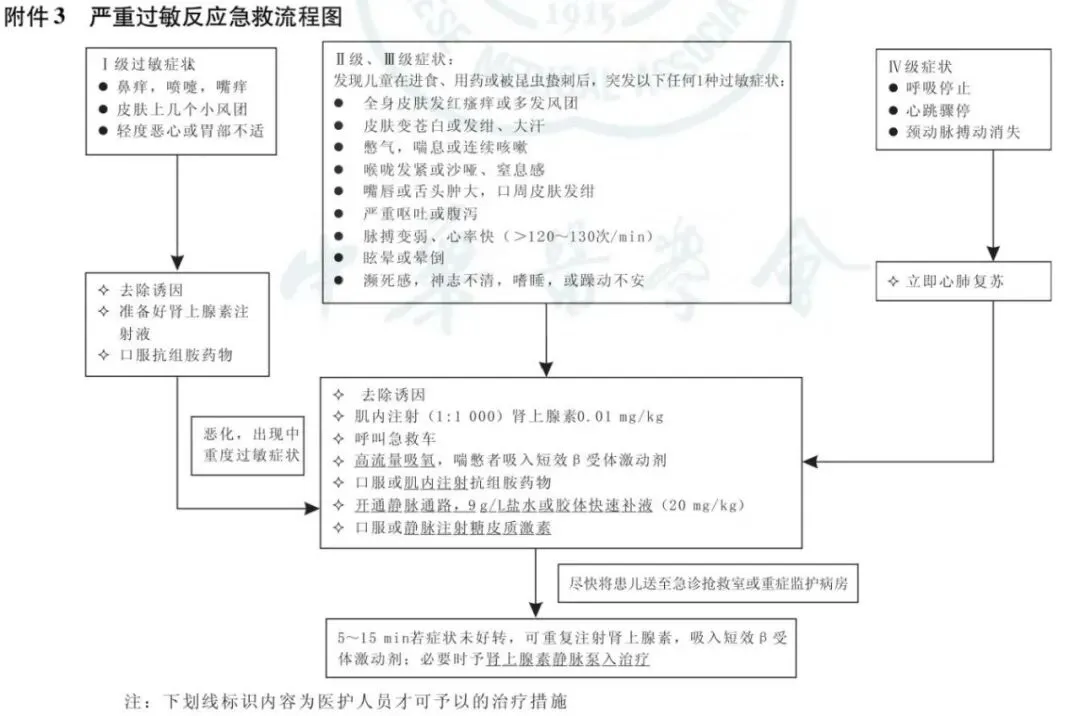
ü临床分级标准:
分级 | 临床表现 |
I级 | 有皮肤黏膜系统症状和胃肠系统症状,血流动力学稳定,呼吸系统功能稳定 皮肤黏膜系统症状:皮疹,瘙痒或潮红,唇舌红肿和/或麻木等 胃肠系统症状:腹痛,恶心,呕吐等 |
Ⅱ级 | 出现明显呼吸系统症状或血压下降 呼吸系统症状:胸闷、气短、呼吸困难、喘鸣、支气管痉挛、发绀、呼气流速峰值下降、低氧血症血压下降:成人收缩压80~90mmHg或较基础值下降30~40%; 婴儿与儿童:〈1岁,收缩压〈70mmHg; 1~10岁收缩压〈70mmHg+(2x年龄); 11~17岁:收缩压〈90mmHg或较基础值下降30~40% |
Ⅲ级 | 出现以下任何1个症状: 神志不清、嗜睡、意识丧失 严重的支气管痉挛和/或喉头水肿、发绀 重度血压下降(收缩压〈80mmHg或较基础值下降〉40%) 大小便失禁等 |
IV级 | 发生心跳和/或呼吸骤停 |

ü婴幼儿严重过敏反应鉴别诊断
1)婴儿严重过敏反应鉴别诊断与年长儿略有不同,
2)如婴幼儿病毒感染后常出现荨麻疹样皮疹,呼吸道症状(如咳嗽,气促),虽出现2个系统症状,但不应诊断为严重过敏反应;
3)婴幼儿期呕吐和腹痛也是多因素的,可能由多种非过敏病因导致(如胃肠道感染性疾病,肠套叠等).
4)心动过速是婴幼儿严重过敏反应的早期表现,但也可继发于哭闹,发热和不适等原因
l婴幼儿严重过敏反应的临床表现,可表现为突然出现的2个以上器官,系统的体征和症状,
① 包括荨麻疹,咳嗽,喘息,喘鸣,呕吐和心动过速等。
② 呼吸系统受累比低血压或休克更常见,而休克的最初表现更多表现为心动过速而非低血压
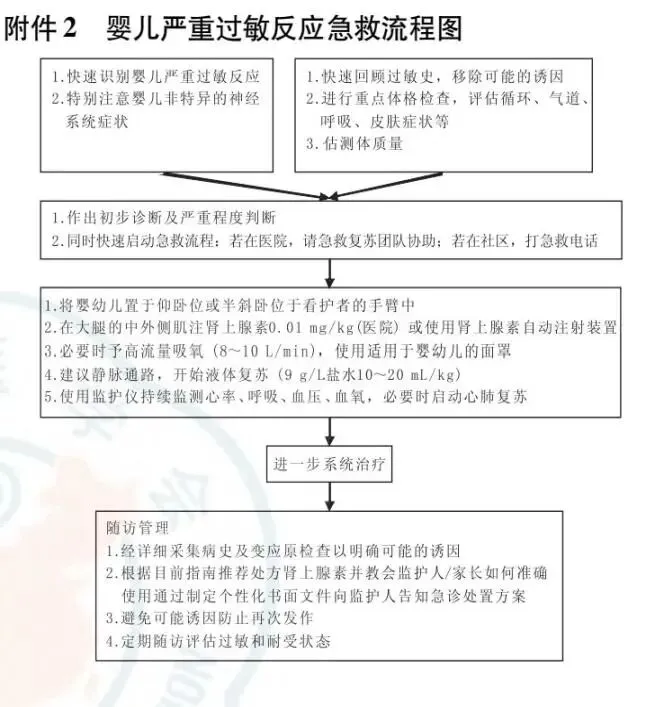
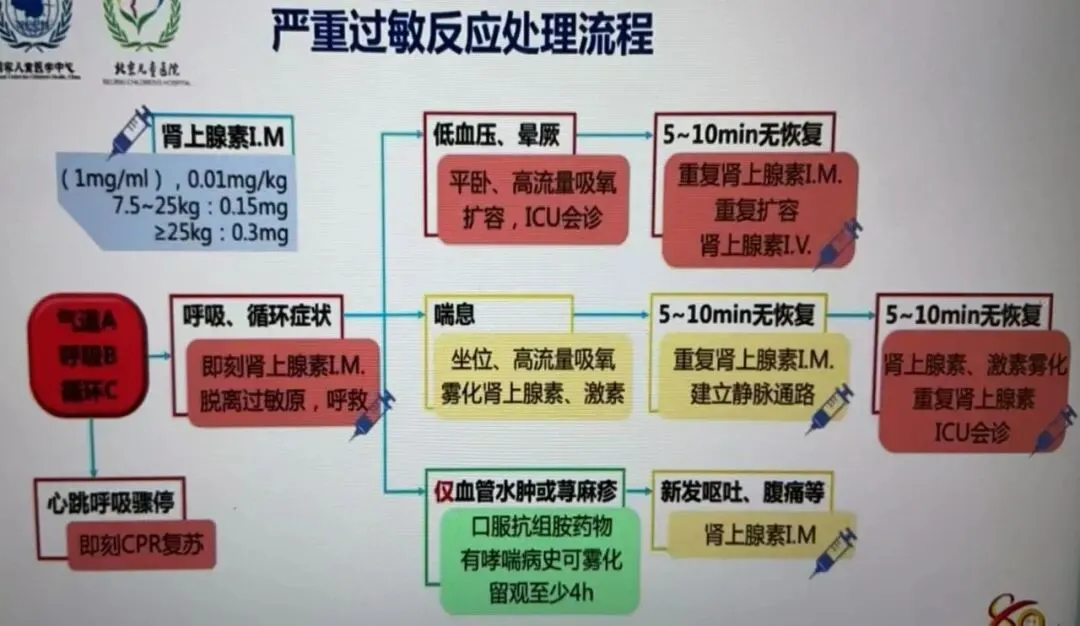
ü严重过敏反应的治疗:
1.尽早使用肌注肾上腺素急救治疗
2.同时至就近医院急诊
3.抗组胺药和糖皮质激素仅作为辅助药物
4.抗组胺药和糖皮质激素不可单独使用治疗严重过敏反应,更不能替代肾上腺素。
ü一线用药
首选急救药物:肾上腺素;
首选用药途径:为大腿外侧肌注,5-15min后可重复注射,最多注射3次。
短期不良反应:皮肤苍白、震颤、心悸、焦虑、头痛和头晕,多能自行缓解。
肾上腺素剂量:
年龄 | 肾上腺素剂量 |
婴儿或体重<10kg | 1:1000 肾上腺素 0.01mg/kg |
1-5 岁儿童或体重7.5~25kg | 1:1000 肾上腺素0.15mg=0.15ml |
6-12岁儿童或体重≥25kg | 1:1000 肾上腺素0.3mg=0.3ml |
青少年或成人 | 1:1000 肾上腺素0.5mg=0.5ml |
ü二线用药
1、抗组胺药:
l辅助药物
l起效较慢,口服药30min后开始起效;血药浓度通常需60-120min后才能达峰,还要再过60-90min药物才能渗入血管外组织,从而发挥最大作用。
2、糖皮质激素:
l辅助治疗
l起效缓慢,起不到急救作用。
3、其他治疗:
l脱离诱发因素:
1)如果为静脉输注药物导致,则立即停止输液;
2)如果为昆虫蜇刺后出现过敏,则立即远离昆虫聚集处;
3)如果为食物过敏者,禁止催吐或洗胃,因为不能减轻过敏反应,有误吸的风险,可能会延误治疗
l急救方案
ü评估循环,气道,呼吸,皮肤症状等;
ü快速启动急救流程,呼救。
ü体位:严重过敏反应伴有循环功能障碍,仰卧位,抬高下肢;
呼吸窘迫者端坐位;
昏迷意识不清者,侧卧位。
ü吸氧:高流量面罩吸氧。
ü循环功能障碍:建立静脉通道,晶体液扩容10-20ml/kg,10-20min内输入。
必要时静脉滴注肾上腺素,多巴胺等升压药物。在静脉通路建立困难时,也可考虑予以骨髓内给药。
ü呼吸困难,有气道阻塞,喘息者予以吸入短效β受体激动剂,如沙丁胺醇,每15min可重复吸入1次。如支气管扩张剂效果不佳,气道阻塞严重者,可建立人工气道及机械通气治疗。
n严重过敏反应初始治疗的3个步骤 A:呼叫; B:肌肉内注射肾上腺素:C:仰卧抬高下肢
n严重过敏反应初始治疗的其他步骤 A:面罩给氧;B:静脉滴注等渗生理盐水:C:心肺复苏:D:进行心电等连续监测
婴儿严重过敏反应急救流程图
n双相过敏反应(biphasic anaphylaxis):
首次症状完全缓解后1~72h内无诱发因素触发情况下再次出现严重过敏反应的症状。
1.危险因素:重度反应、皮肤黏膜受累、药物诱发(<18岁)、未知诱因、脉压差大、1次以上的肾上腺素治疗、严重过敏反应发生后应用糖皮质激素(<18岁)、延迟应用肾上腺素。
2.双相过敏反应高危患儿,建议延长观察时间至24h;
3.发生双相反应时,治疗措施与初次发作时相似。
l长期管理与教育
预防儿童严重过敏反应反复发作的管理措施包括:
① 规避诱因
② 避免加重因素
③ 管理危险因素
④ 识别早期症状
⑤ 准确应用肾上腺素
l制定个性化书面文件向监护人告知急诊处置方案:
Ø列出常见的症状、体征;指导看护者/家长应学会识别严重过敏反应症状
Ø强调在严重过敏反应发生时快速启动治疗
Ø强调在变态(过敏)反应专科门诊长期随诊
Ø指导看护者/家长学会肾上腺素自动注射装置的使用
Ø指导看护者/家长学会注射肾上腺素



n长期管理计划
(1)避免可能诱因及加重因素防止再次发作
Ø避免接触过敏食物、药物及昆虫蜇刺等诱因
Ø避免可加重过敏反应的因素如运动、感染、NSAID摄入等
Ø管理危险因素:控制哮喘,控制其他过敏性疾病
(2)定期随访评估过敏和耐受状态
ü牛奶,鸡蛋,大豆,小麦过敏随年龄增长发生自然耐受
ü花生,坚果过敏通常为持续性食物过敏
ü对于食物诱发的严重过敏反应的婴幼儿,建议每年评估1次致敏状态直至致敏状态稳定
ü[sIgE和(或)皮肤点刺试验]
ü耐受少量的烘焙/充分加热后的牛奶或鸡蛋提示自然缓解可能性大,为暂时性/一过性的食物过敏
ü在饮食中加入烘焙牛奶或鸡蛋可加速对未加热的鸡蛋或牛奶的耐受进程
ü若对少量烘焙的牛奶或鸡蛋仍有反应,则提示是持续性食物过敏,需要继续严格避食
(3)免疫治疗及抗IgE治疗
Ø某些食物(牛奶、鸡蛋、花生)口服或舌下的免疫治疗提示可到达临床耐受,但很难到达免疫耐受,且治疗中的不良反应发生率较高,目前仅在临床试验阶段,并未广泛应用于临床
Ø奥马珠单抗联合特异性免疫治疗可使得递增阶段过程加快,不良反应更少,但对于是否可达到免疫治疗最终耐受的目标,并未显示出明显优势
(4)心理干预:
Ø长期警惕避免过敏原暴露以及严重过敏反应急性发作会带来抑郁,焦虑,创伤后的应激障碍,生活质量的下降等问题;
Ø对患儿及患儿家长的心理干预也是严重过敏反应长期管理的一部分
n食物过敏自然进程
ü耐受:牛奶,鸡蛋,大豆,小麦随着年龄增长发生耐受
ü持续过敏:鱼,贝类,花生,坚果过敏可能是持续性
ü每6-12个月重新评估食物过敏情况
ü对于sIgE仍处于高水平的食物过敏患儿,建议继续饮食回避
üsIgE变化趋势可指导食物再引入时机
n食物过敏儿童营养管理基本原则
Ø正确的食物回避及替代
Ø保证营养摄入充足
注意食品标签
Ø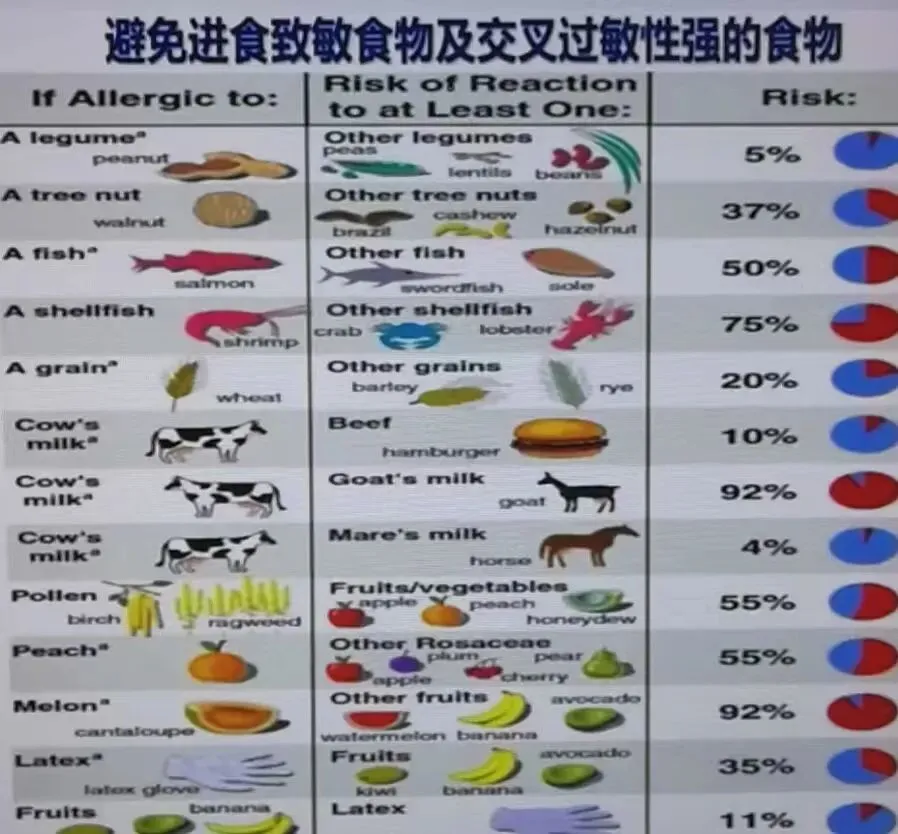
n辅食添加
ü中华医学会:4~6月龄后常规引入固体食物,不晚于1岁
üESPGHAN:辅食添加不应早于4个月,但也不应晚于6个月
ü除已明确含有过敏原的食物外,其它辅食引入时间与正常婴儿一致。
ü每次引入1种食物,持续3~5天或5d以上,可在家中进行。
ü食物多样化,保持日常摄入以维持其耐受性
ü谷物(含铁)→蔬菜、水果→动物性食物
ü引入蛋白类食物,煮熟以降低致敏性,少量开始逐渐增加
ü从肉类等富铁食物的开始,产生耐受后,再引入高致敏食物
ü鸡蛋,鱼,小麦,坚果,花生等在医生指导下于6月龄后尝试
ü在引入新食物当天,尽量首餐进食,便于监测进食后的反应
ü建议先完成辅食添加再转奶,勿在添加辅食过程中进行转奶