病 例 分 享
患者 女,中年。
专科查体:嘴唇部可见一0.5*0.7CM肉芽样突起,质地较软。
囊壁由肉芽组织、纤维结缔组织构成,伴少量慢性炎)细胞浸润•囊腔内充满淡蓝色、无定形黏液样物质(PAS 阳性、阿尔辛蓝阳性);
可见炎症细胞浸润:淋巴及嗜酸性粒细胞为主
1、核心病理特征
•无真正上皮衬里→ 属于假性囊肿
•囊壁由肉芽组织、纤维结缔组织构成,伴少量慢性炎细胞浸润
•囊腔内充满淡蓝色、无定形黏液样物质(PAS 阳性、阿尔辛蓝阳性)
•周围可见黏液外溢至间质,形成黏液湖
•炎症细胞:淋巴细胞、嗜酸性粒细胞
讨 论
黏液囊肿(Mucocele)是口腔最常见的唾液腺良性囊性病变,本质为黏液外渗或潴留形成的假性 / 真性囊肿,好发于下唇、舌尖腹侧,青少年多见。以下从定义、分型、病因、病理、临床表现、诊断、治疗及最新研究进展全面阐述。
一、定义与流行病学
•定义:口腔小唾液腺导管损伤或阻塞,导致黏液外渗至结缔组织间隙或潴留于导管内,形成的含黏液囊性肿物。
•流行病学:
◦发病率:口腔良性病变中占比约15%–20%,儿童与青年高发。
◦好发部位:下唇内侧(约80%)、舌尖腹侧、颊黏膜、口底;舌下腺囊肿(ranula)为特殊类型。
◦性别:无显著差异,部分研究显示女性略多。
二、病理分型与发病机制
1. 外渗性黏液囊肿(Extravasation Mucocele,占 80%–90%)
•机制:创伤(咬伤、硬物刺激)致小唾液腺导管断裂,黏液外溢至结缔组织,引发异物肉芽肿反应,形成无上皮衬里的假性囊肿。
•病理:囊壁为肉芽/ 纤维组织,囊腔含嗜酸性黏液,可见泡沫样巨噬细胞;无完整上皮衬里。
2. 潴留性黏液囊肿(Retention Mucocele,占 10%–20%)
•机制:导管狭窄、结石、炎症或瘢痕导致部分阻塞,黏液潴留扩张形成有上皮衬里的真性囊肿。
•病理:囊壁由立方/ 柱状上皮衬里,周围为纤维结缔组织,囊腔含浓缩黏液。
3. 特殊类型:舌下腺囊肿(Ranula)
•多为外渗性,源于舌下腺导管破裂,黏液积聚于口底黏膜下;分单纯型(口底)与潜突型(向颌下/ 颏下延伸)。
三、病因与危险因素
•主要病因:局部创伤(反复咬下唇、舌尖、牙尖摩擦、外伤)为最常见诱因。
•次要因素:
◦导管发育异常、结石、炎症、瘢痕狭窄。
◦唾液黏稠度增高、口腔卫生不良。
◦干燥综合征等自身免疫病可累及唾液腺,增加发病风险。
四、临床表现
1. 典型症状
•形态:圆形/ 椭圆形、半球形隆起,直径多0.5–1.5 cm,偶达2–3 cm。
•颜色与质地:黏膜下半透明、淡蓝/ 浅蓝色,质软有弹性,触之有波动感;表面光滑,边界清。
•动态变化:易因咬伤破裂,流出蛋清样透明黏液,囊肿暂时消失;愈合后反复复发,形成瘢痕后颜色变浅、质地变硬。
•症状:多无痛;增大时可伴异物感、影响咀嚼/ 说话;继发感染则红肿疼痛。
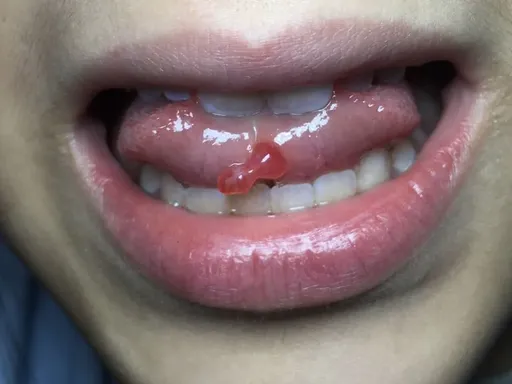
2. 特殊部位表现
•舌尖腹侧:小而多发,易反复破裂。
•口底(舌下腺囊肿):单侧柔软肿物,抬舌时明显;潜突型可致颌下区膨隆。
•颊黏膜:多位于咬合线附近,与磨牙刺激相关。
五、诊断与鉴别诊断
1. 临床诊断(核心)
•病史:创伤史、反复破裂/ 复发史。
•体征:半透明蓝紫色囊性肿物、质软波动、破裂流黏液。
2. 辅助检查
•超声:首选,显示无回声囊性结构,边界清,准确率> 90%;评估大小、深度及与腺体关系。
•穿刺检查:抽出透明黏稠黏液,可初步确诊。
•病理活检:切除后组织学检查为金标准,区分外渗/ 潴留型,排除其他病变。
•CT/MRI:用于深部/ 潜突型舌下腺囊肿,明确范围与毗邻关系。
3. 鉴别诊断
•舌下腺囊肿vs 颌下腺囊肿、鳃裂囊肿。
•黏液囊肿vs 皮脂腺囊肿、淋巴管瘤、血管瘤、黏液表皮样癌(低度恶性,需病理排除)。
六、治疗原则与方法
1. 保守治疗(适用于小、初发、无症状)
•观察等待:部分小囊肿可自行破裂吸收,尤其儿童。
•穿刺抽吸+ 硬化剂:局麻下抽尽黏液,注入平阳霉素、OK-432、乙醇等,促使囊壁粘连闭合;复发率约30%,适合浅表小囊肿。
•激光/ 冷冻:CO₂激光、半导体激光气化囊壁;微创、出血少,单次有效率约 85%,适合表浅单发囊肿。
2. 手术治疗(根治首选,复发率最低)
•囊肿+ 腺体摘除术:完整切除囊肿及受累小唾液腺(关键防复发);复发率< 5%。
•袋形术(Marsupialization):切开囊壁、切除部分囊壁,使囊腔开放愈合;适合巨大/ 深部囊肿、儿童或无法耐受手术者;复发率较高(15%–20%)。
•舌下腺囊肿:切除舌下腺为根治术;潜突型需同时处理颌下通道。
3. 治疗选择阶梯
•小/ 初发 → 观察 / 穿刺 + 硬化 / 激光。
•复发/ 较大 / 症状明显 → 手术切除(囊肿 + 腺体)。
•舌下腺囊肿→ 舌下腺摘除。
七、预后与复发
•预后:良性病变,无恶变倾向,治疗后预后良好。
•复发:单纯囊肿摘除复发率约15%;完整切除受累腺体可降至< 5%;复发多因残留腺体或导管损伤。
八、最新研究进展
1. 微创治疗优化
•超声引导下硬化治疗:精准定位,减少周围组织损伤,提高硬化剂疗效,复发率降至10%–15%。
•新型硬化剂:聚多卡醇、博来霉素脂质体,降低局部刺激与全身反应,提升安全性。
•激光联合治疗:810nm 半导体激光 + 硬化剂,协同促进囊壁闭合,有效率 > 90%。
2. 病理与分子机制
•外渗性囊肿早期为黏液肉芽肿,后期形成假囊;巨噬细胞极化在囊壁形成中起关键作用。
•发现KRT19、MUC5B等分子标志物,可用于鉴别外渗/ 潴留型及评估复发风险。
•唾液腺** 导管上皮间质转化(EMT)** 参与导管狭窄与潴留型囊肿形成。
3. 儿童与特殊人群管理
•儿童小囊肿(<5mm)保守观察为主,60%–70% 可自行消退,避免不必要手术。
•干燥综合征相关黏液囊肿:需联合免疫调节治疗,减少复发。
4. 预防研究
•口腔不良习惯(咬唇、咬舌)干预可降低青少年复发率约40%。
•调磨尖锐牙尖、修复残根残冠,减少局部创伤刺激。
5. 再生医学探索
•干细胞外泌体、透明质酸酶局部应用,促进囊壁吸收与组织修复,尚处临床前阶段。
九、总结
黏液囊肿是口腔常见良性病变,创伤为主要诱因,分外渗型(假性,无上皮)与潴留型(真性,有上皮)。临床以半透明蓝紫色囊性肿物、反复破裂复发为特征;超声为首选影像,病理确诊。治疗以手术切除囊肿+ 受累腺体为根治首选,微创方法适合轻症。近年研究聚焦精准微创、分子机制、儿童管理,未来有望实现更安全、高效的个体化诊疗。
声明:以上知识点及图片部分来源于病理相关书籍及网络,仅用于个人学习记录,不代表一定全对。(此病例仅代表个人观点,不正确之处多批评指正,谢谢大家)PS:欢迎大家关注,如果您喜欢,麻烦点赞、推荐和分享,谢谢大家。