心室内有一条束,为索状结构,称为希氏束。希艾的相氏束起自房室结的下缘,穿越中央纤维体后跨越于室dle b间隔的顶端,然后分为两条束:一条称为右束支,较为纤细,沿室间隔右侧心内膜下行至右心室心尖部,再分支至右心室的乳头肌及游离壁。右束支将室上性激动传导至右心室,使右室收缩。另一条称为左束支,主干呈扁带状,沿室间隔左侧下行约16mm,穿出室间隔膜部后发出许多分支于室间隔左侧内膜下。左束支主要分为两组纤维,前上部位纤维组织称为左前分支,分布于室间隔的前、上部及心室前壁及侧壁内膜下;另一组纤维称为左后分支,分布于室间隔的后下部及心室的下壁、后壁内膜下。左束支将室上性激动迅速传至左心室,使左心室收缩。正常左、右两条束支传导速度必须相同,才能保证左、右两侧心室同时收缩。无论其中哪支出现了问题,均导致左、右两侧心室激动不同步。
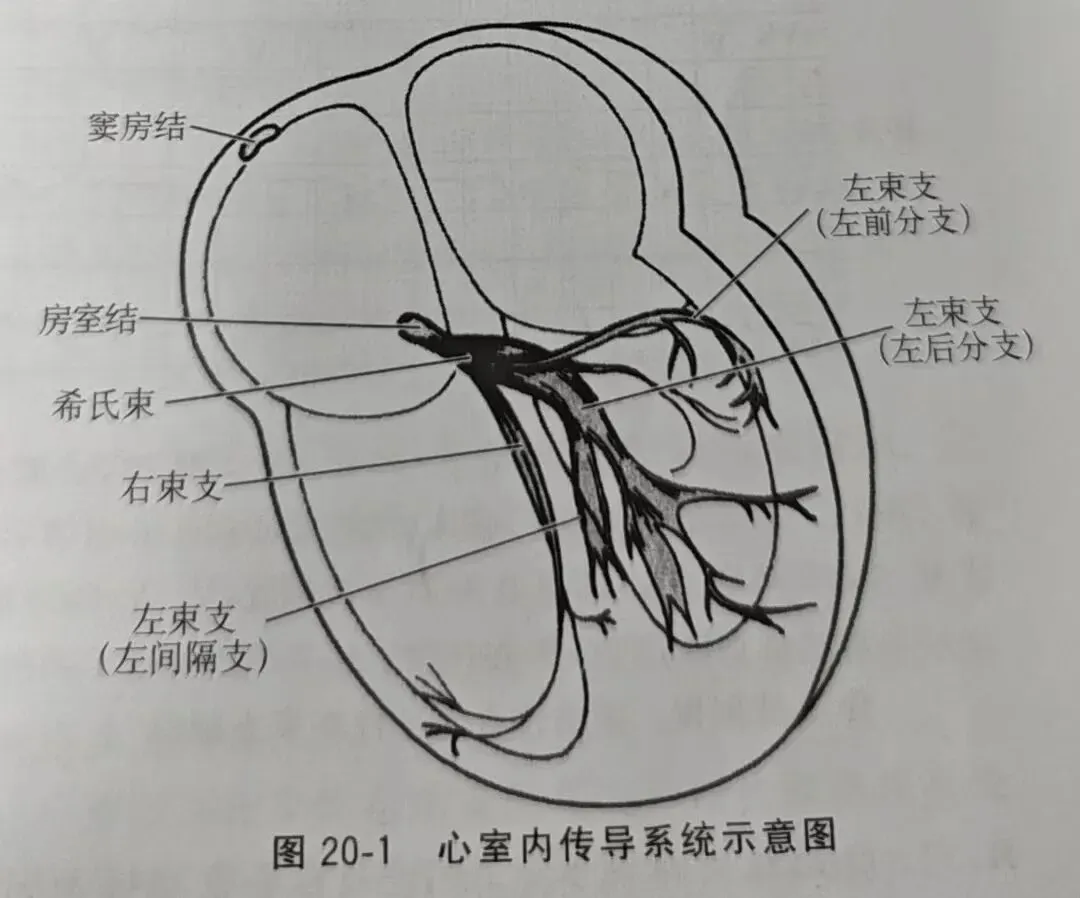
左束支是从室间隔上端的希氏束分出经主动脉瓣下方穿出膜部并在室间隔左侧的内膜下发出许多分支、一组分布在左室的后下部,即在左室的下壁及后壁而形成左后分支:另一组分布在室间隔的前上部,即在左室的前侧壁形成左前分支。
左束支阻滞(left bundle branch block,LBBB)包括左束支主干部阻滞、左前分支阻滞及左后分支阻滞。左束支主干很短且较粗,从希氏束分出两组纤维,在左侧室间隔内膜下呈扇形展开,到达左心室各部位的内膜下分为浦肯野纤维。由于左束支主干前部分和主干后部分别接受左冠状动脉前降支和后降支供血,受损的机会比右束支少得多。有报道40岁以上的患者发生率为3.6%,40岁以下的发生率仅为0.9%,30岁以下的患者左束支阻滞发生率更低。右束支阻滞发生率要比左束支阻滞发生率高8~16倍。左束支一旦阻滞意味着室内传导系统损伤的范围广,多存在结构性病变。但是出现完全性左束支阻滞并不意味着左束支传导系统完全断裂,部分可能是由于暂时性心肌缺血、炎症或水肿等导致左束支传导纤维的不应期延长、传导速度显著慢于右束支。这一类的传导阻滞大多数是可逆的,可以完全恢复正常。也有一小部分可能发展为永久性左束支阻滞。
一、左束支阻滞心电图改变
当左束支传导速度比右束支传导速度延迟0.02s时,便可出现不完全性左束支阻滞图形;延迟0.04s以上便可出现完全性左束支阻滞图形(图20-2)。左束支发生阻滞时,左心室壁的激动传导已不再通过左束支及浦肯野纤维正常除极,而是靠来自右束支传至右心室的激动经室间隔肌传抵左心室进行除极。由于左心室除极是通过没有特异性电传导的心肌传导,传导速度远较通过左束支系统缓慢。因而整个左心室肌除极时间明显延长,而且心室的除极顺序亦发生了变化,反映在心电图上有以下改变。
1.QRS泼时粮延长 由于左、右心室除极不同步,右心室先除极、左心室后除极而且传导速度又较慢,使整个心室肌的除极过程延长,故QRS波时限≥0.12s,这是诊断完全性左束支阻滞的基本条件。
2.QRS波形态改变
(1)V5、V6导联绝大多数无q波而呈有切迹或平顶的低矮R波,少数呈Rs或RSR'型波,此时将V。导联电极左移至V,导联可显示出典型的宽矮有切迹的R波。
(2)V2、V2(V3)导联呈深宽的QS或rS型波。
(3)I、aVL导联呈低宽、顶部切迹的R波,此为左束支阻滞时一个持续时间较长的向左向量投影在I、aVL导联的表现。
(4)II、III、aVF导联有时呈QS型波,特别是I、aVF导联常呈QS型,类似下壁陈旧性心肌梗死,这是由于左束支阻滞 QRS向量环向左偏上所造成。
3.ST-T改变 左東支阻滞时ST-T改变绝大多造成。数是继发性改变,表现为以R波为主的导联ST段下移伴T波倒置,以S波为主的导联(右侧胸导联)ST段抬高伴工波直立。然而也有部分完全性左束支阻滞的患者多有心肌缺血、心肌炎症、心肌纤维化等病变,出现原发性ST-T改变,使继发性ST-T改变不典型,遇此情况应结合临床全面考虑。
二、左束支阻滞心电图诊断标准
(一)完全性左束支阻滞诊断标准
1.V5、V6、I、aVL导联q波消失,呈宽阔、低矮而有切迹的单向R波。
2.V1、V2(V3)导联呈宽大而深的rS或QS型波。
3.QRS波时间≥0.12s,4~16 岁>0.10s,4岁以下>0.09s,Vs、Vo导联室壁激动时间>0.06s。
4.ST-T呈继发性改变,即以R波为主的导联ST段下移伴T波倒置,以S波为主的导联(右侧胸导联)ST段抬高伴T波直立。
本文摘自《临床实用心电图学--吕聪敏》