2026-5-13 今日读书眼底病学学习笔记(第二十一章 近视眼的眼底改变 · 第六节 治疗)
- 2026-05-13 15:26:21
一、章节导入与学习定位
本节是《近视眼的眼底改变》的临床诊疗核心章节,承接前序发病机制、组织病理、视力预后,系统阐述高度近视及其并发症的全流程治疗策略。它从预防、矫正、激光、手术四大维度,梳理了从屈光矫正到眼底病变干预的完整治疗体系,是临床制定高度近视患者个性化诊疗方案、开展医患沟通、明确诊疗指征的直接依据,也是连接基础理论知识与临床实操、实现病理性近视规范化管理的关键环节。本节内容兼顾传统经典治疗手段与眼科前沿精准干预技术,完整体现了眼科临床“预防优先、分层干预、精准施治、长期随访”的近视诊疗理念,针对不同年龄阶段、不同近视度数、不同眼底并发症类型的患者,搭建了全周期、阶梯式的治疗与管理框架,同时明确了各类治疗方式的适用边界、疗效局限与后续随访要求,为临床眼科医生、视光师提供了全面且可落地的诊疗指导。2026-5-12今日读书|眼底病学学习笔记(第二十一章近视眼的眼底改变 第五节视力预后)
二、核心知识点详解
原文核心内容:
对于高度近视的处理,最重要的措施是预防。遗传与环境是近视眼发病的两大因素。高度近视为常染色体隐性遗传。提倡优生优育,尽量避免遗传因素。培养正确阅读习惯,注意全身健康与营养均衡等都有助于高度近视的防治。因为在青少年发育时期及有近视遗传倾向的少年、青年中,不利的后天因素都可能促进高度近视的发生和发展。
1.矫正屈光不正:可配戴眼镜或适当手术治疗,以消除视力疲劳,并尽可能提高视力,防止弱视。往往高度近视因有弱视或眼底改变而不能完全矫正。验光配镜时低度矫正也可提高一些视力,并易于被患者接受。
2.激光治疗:高度近视眼伴视网膜下新生血管膜是否用激光治疗,意见不一。因本病有一定的自限性,未经光凝,最后亦可静止为非渗出性萎缩瘢痕。对于小的CNM,荧光素眼底血管造影无明显渗漏者,可不必激光治疗。中心凹旁的CNM可进展至中心凹。如出血或渗出已波及中心凹,使视力下降或威胁着中心视力,可予以光凝。但术后需继续随诊。在激光治疗后,荧光造影证实CNM完全封闭、视力增进和稳定者占32%;1年后视力维持治疗前水平或稍有增加,但16~52个月后,视力又都有减退。因氩绿激光治疗后萎缩性光凝瘢痕有进行性扩大,可高达100%。氦红激光随机治疗研究,治疗组中40%,对照组中13%视力增加两行。随诊中已封闭的CNV中有31.4%复发,2/3第1年复发,复发的CNV半数出现在光凝瘢痕的中心凹侧,可能近中心凹侧光凝不够量,因顾虑影响中心视力。近视眼眼底色素少,萎缩斑处几乎没有明显色素,理论上选择激光波长也重要,黄光或绿光较红光为好。在一随机研究中,氩红激光光凝病理性近视CNV,术后视力提高并有统计学意义。对于中心凹区活动的视网膜下新生血管,近年来采用光动力疗法(PDT)或抗VEGF治疗取得较好疗效。
3.手术方面:近年来研究较多的准分子激光原位角膜磨镶术与准分子激光角膜上皮瓣下磨镶术,已取代了早年曾开展的放射状角膜切开(RK)和激光角膜成形术(PRK)。这些手术在近视眼的光学方面,可取代眼镜矫正屈光不正,如何减免手术并发症,仍在继续研究。近视眼后巩膜葡萄肿合并黄斑孔、视网膜脱离均需手术治疗。至于巩膜兜带术等增强后部球壁耐力,用以防止后巩膜葡萄肿恶化、改善脉络膜循环,仍在继续不断的研究,并需要科学的随机对照。高度近视黄斑劈裂的治疗可采用玻璃体切割、内界膜剥除联合气体填充术。Ikuno等人比较了使用该术式治疗高度近视黄斑劈裂合并黄斑视网膜脱离、视网膜劈裂、黄斑孔的疗效,发现黄斑视网膜脱离患者术后效果最佳,视网膜劈裂与黄斑孔患者术后视力也有一定的提高。对于某些患者,也可以采取保守方法,密切观察黄斑劈裂情况,根据病情进展情况决定是否进一步行玻璃体手术。
(一)预防:高度近视全周期管理的核心首要策略
预防是高度近视临床处理中最关键、最经济、最有效的核心措施,高度近视属于进展性、不可逆性眼部器质性病变,一旦发展为病理性近视,眼底损伤无法逆转,因此预防需贯穿全生命周期,从遗传阻断、环境干预、早期监测三大维度落地,绝非单一行为调整:
1.遗传因素精准干预
高度近视为常染色体隐性遗传,具备明确家族聚集性,若父母双方均为高度近视,子代患病概率远超普通人群;单方高度近视,子代遗传易感性显著提升。临床需落实优生优育指导,开展婚前/孕前近视遗传咨询,针对高度近视家族史人群,做好子代眼部发育的全程监测。同时需明确,遗传仅决定近视易感性,并非必然发病,后天环境干预可大幅延缓、阻断近视进展,即便有遗传背景,科学干预也能避免发展为病理性高度近视。
2.环境因素全方位精细化干预
青少年视觉发育关键期(3-18岁)是眼轴快速增长、近视高发阶段,也是干预黄金期,需细化用眼管理:严格执行“20-20-20”用眼原则,每近距离用眼20分钟,远眺20英尺(约6米)以外20秒,控制单次读写、电子产品使用时长;保证每日户外自然光暴露时间≥2小时,通过光照刺激视网膜多巴胺分泌,直接抑制眼轴异常延长;优化用眼环境,保证充足、柔和照明,避免反光、频闪,保持正确读写姿势与距离。
同时重视全身健康与营养均衡,眼部发育依赖维生素A、叶黄素、玉米黄质、钙、锌、Omega-3等营养素,需避免挑食偏食;控制糖分摄入,高糖饮食会加速巩膜胶原降解,降低巩膜韧性,诱发眼轴延长;规律作息、避免熬夜,保证眼部正常发育代谢,全方位阻断后天不良因素对近视进展的推动作用。
3.高危人群早期筛查与监测
针对有高度近视家族史的儿童、青少年,建立专属眼部档案,从3岁起定期监测裸眼视力、矫正视力、眼轴长度、角膜曲率、屈光度数,每6个月复查一次,实现近视早发现、早干预,避免从单纯性近视发展为高度近视,从高度近视进展为病理性近视,从源头降低眼底并发症发生风险。
(二)矫正屈光不正:高度近视基础治疗与视觉质量改善
矫正屈光不正是高度近视患者的基础性、必备治疗手段,核心目标不仅是提升视力,更要缓解视疲劳、预防弱视、延缓近视进展、减少眼底代偿性损伤,分为非手术矫正与手术矫正两大类,需根据患者年龄、度数、眼底情况、用眼需求个性化选择:
1.非手术矫正(配镜矫正,适用全年龄段)
◦框架眼镜:最安全、便捷、普及的矫正方式,适配儿童、青少年、中老年及各类眼底合并症患者。高度近视患者多伴随不同程度弱视、眼底器质性改变,屈光矫正无法达到正常视力,临床需遵循低度矫正原则,以患者视物清晰、无头晕眼胀、舒适耐受为标准,无需追求完全足矫,既能有效提升视力、缓解调节性视疲劳,又能避免过度矫正导致的近视进展加快,尤其适合眼底已有病变的高度近视患者。
◦角膜接触镜:分为软性角膜接触镜与硬性透氧性角膜接触镜(RGP)。RGP针对高度近视、高度散光患者优势显著,可大幅减少框架眼镜的球面像差、棱镜效应,视觉质量远优于框架镜,同时能延缓部分青少年近视进展;但需严格规范佩戴、清洁护理,定期复查眼表健康,预防角膜炎、结膜炎、角膜损伤等并发症,不适合眼部敏感、自理能力差的低龄儿童。
2.手术矫正(成年后屈光稳定可选)
针对18周岁以上、近视度数2年内稳定(增长≤50度/年)、无眼部活动性病变的高度近视患者,通过手术改变眼部屈光结构,实现脱镜、提升视觉质量。手术需经过全面术前检查,包括角膜厚度、角膜地形图、眼压、眼底、泪液功能等,排除禁忌症后实施,术后需长期随访,监测屈光回退、眼底病变变化。
(三)激光治疗:近视性CNV精准干预与临床挑战
高度近视伴视网膜下新生血管膜(CNV/CNM)的激光治疗,临床需严格把握适应症,结合病变大小、位置、活动性、渗漏情况制定方案,同时充分认知传统激光的局限性与前沿治疗的优势:
1.治疗指征精细化判定
近视性CNV具备一定自限性,临床需分层处理:对于微小、非活动性CNV,FFA检查无明显荧光渗漏、无出血渗出、未威胁中心凹视力,无需立即激光光凝,采取定期随访观察,部分病变可自行静止为非渗出性萎缩瘢痕,避免过度治疗损伤正常视网膜组织;对于中心凹旁活动性CNV,存在进展至中心凹风险,或已出现黄斑出血、渗出并波及中心凹,导致视力骤降、视物变形,直接威胁中心视力时,需立即实施激光光凝封闭新生血管,且术后必须建立长期随访机制,监测病变复发与瘢痕变化。
2.传统激光治疗疗效与局限性深度解析
传统激光治疗通过光热效应封闭CNV,但存在明确短板:氩绿激光治疗后,仅32%患者可实现CNV完全封闭、视力提升并稳定,术后1年视力可维持术前水平或小幅提升,但术后16-52个月,所有患者均出现视力减退,核心原因是氩绿激光造成的萎缩性光凝瘢痕会进行性不可逆扩大,最终累及黄斑中心凹,破坏感光细胞,导致视力二次下降;同时CNV复发率极高,31.4%患者光凝封闭后复发,2/3复发集中在术后1年内,半数复发病灶位于光凝瘢痕中心凹侧,主要因临床顾虑损伤中心视力,该区域光凝能量不足,无法彻底封闭新生血管。
激光波长选择需结合高度近视眼底特点:高度近视患者眼底RPE色素稀疏、萎缩斑区域无色素沉着,绿光、黄光对色素吸收效率更高,光凝精准度更好;红光易被眼底组织反射,光凝效果差、能量损耗大,因此临床优先选择绿光、黄光激光。而氦红激光临床数据显示,治疗组40%患者视力提升两行,远优于对照组13%,虽存在局限,但仍是中心凹外CNV的可选方案。
3.前沿靶向治疗方案
针对传统激光的弊端,中心凹区活动性近视性CNV,目前临床首选光动力疗法(PDT) 和抗VEGF玻璃体腔注射治疗:PDT通过静脉注射光敏剂,利用特定激光靶向激活光敏剂,特异性封闭CNV,最大程度保护中心凹正常视网膜组织;抗VEGF治疗直接抑制新生血管生成相关因子,阻断CNV增殖、渗漏、出血,起效快、精准度高、对正常组织损伤小,是目前近视性CNV的一线治疗方案,可有效稳定视力、减少并发症复发。
(四)手术治疗:高度近视并发症救治与临床实操规范
高度近视手术治疗分为屈光矫正类手术与眼底并发症救治类手术,两类手术适应症、术式、目标完全不同,临床需严格区分、精准选择:
1.屈光矫正类手术(光学矫正,无眼底治疗作用)
准分子激光原位角膜磨镶术(LASIK)、准分子激光角膜上皮瓣下磨镶术(LASEK),凭借术后视觉质量优、稳定性强、并发症少的优势,完全取代早年放射状角膜切开术(RK)、激光屈光性角膜切削术(PRK)。这类手术仅能通过切削角膜矫正屈光度数,实现脱镜,无法治疗已存在的眼底病变,也不能阻断近视眼底进展,术后仍需定期筛查眼底;临床核心研究方向是优化手术方案、完善术前评估,减少干眼、角膜瓣移位、屈光回退、角膜神经营养性上皮病变等并发症,提升手术安全性。
2.眼底并发症救治类手术(针对器质性病变,挽救视功能)
◦后巩膜葡萄肿合并黄斑裂孔、视网膜脱离:属于眼科急症,需紧急实施玻璃体切割手术,联合内界膜剥除、气体或硅油填充,复位脱离视网膜、封闭黄斑裂孔,避免视功能完全丧失,手术时机直接决定术后视力预后,越早干预复位效果越好。
◦巩膜兜带术/后巩膜加固术:通过植入异体巩膜、生物材料,加固后极部薄弱巩膜,增强眼球壁机械抵抗力,阻止后巩膜葡萄肿进展、延缓眼轴延长,同时改善脉络膜血液循环,为视网膜、RPE层提供营养支持;该术式是病理性近视早期干预的重要手段,目前仍在开展大样本、多中心随机对照研究,进一步验证长期疗效与安全性。
◦高度近视黄斑劈裂:遵循“个体化、阶梯式”治疗原则,对于病情稳定、无视网膜脱离、视力无明显下降的患者,可采取保守观察,定期复查OCT监测劈裂进展;对于劈裂范围扩大、合并黄斑视网膜脱离、视力持续下降的患者,需及时行玻璃体切割+内界膜剥除+气体填充术,解除玻璃体牵拉、促进视网膜复位。据Ikuno等人临床研究证实,该术式对合并黄斑视网膜脱离的患者疗效最优,术后视网膜复位率高、视力提升明显,单纯黄斑劈裂、黄斑裂孔患者术后视功能也能得到有效改善。
三、联动前序1-20章知识复盘
•联动第1-3章 眼解剖生理:巩膜胶原纤维结构、弹性与韧性,是理解后巩膜加固术、巩膜兜带术的核心基础;角膜分层、屈光力,决定了角膜屈光手术的切削范围与安全阈值;黄斑中心凹感光细胞密度、脉络膜血供特点,直接关联激光治疗、眼底手术的操作规范与风险规避,是各类术式设计的解剖依据。
•联动第4-6章 眼底检查:FFA/ICGA精准判断CNV渗漏、活动性、范围,是激光治疗指征判定的金标准;OCT清晰显示黄斑劈裂层次、裂孔大小、视网膜脱离范围,是眼底手术方案制定、术后疗效评估的核心依据;眼轴长度、角膜曲率检测,是屈光手术术前评估、近视预防监测的必备指标,实现检查与治疗的无缝衔接。
•联动第7-9章 玻璃体病变:玻璃体液化、后脱离、牵拉是黄斑劈裂、黄斑裂孔、视网膜脱离的核心诱因,玻璃体切割手术的核心目的就是解除玻璃体对视网膜的异常牵拉,与本节眼底并发症手术原理、术式设计完全呼应,理清玻璃体-视网膜牵拉机制,才能精准把握手术干预时机。
•联动第16-17章 黄斑病变:近视性CNV、黄斑劈裂、黄斑裂孔、Fuchs斑等病变的病理进展、视力危害,直接对应本节激光、手术治疗方案,明确病变病理本质,才能理解不同治疗方式的适应症、疗效差异与预后判断,构建“病理-检查-治疗-预后”的完整临床逻辑。
•联动第20章 视网膜脱离:高度近视是孔源性视网膜脱离的首要高危因素,周边视网膜变性、裂孔、玻璃体牵拉共同致病,后巩膜葡萄肿、眼轴延长进一步加重发病风险,本节视网膜脱离手术治疗,是对该章节急症救治内容的深化与补充,明确高度近视合并视网膜脱离的手术特殊性与操作要点。
四、核心学习要点记忆
1.预防核心:高度近视防治以预防为首要原则,遗传阻断+环境干预+高危人群监测三位一体,青少年发育关键期干预是重中之重,从源头阻断近视进展为病理性近视。
2.屈光矫正原则:配镜优先低度矫正、舒适耐受,成年稳定后可选屈光手术,所有矫正方式均需配合眼底随访,矫正≠治愈,无法逆转眼底病变。
3.CNV治疗逻辑:非活动性随访观察,活动性精准干预,传统激光疗效有限、瘢痕易复发扩大,中心凹下CNV优先选择PDT、抗VEGF靶向治疗,激光波长优先绿光、黄光。
4.眼底手术指征:后巩膜葡萄肿、黄斑裂孔、视网膜脱离为急症手术指征;黄斑劈裂遵循“保守观察-手术干预”阶梯方案,合并视网膜脱离优先手术;后巩膜加固术可延缓病理性近视进展。
5.临床核心准则:高度近视治疗是全周期管理过程,兼顾屈光矫正与眼底病变防控,所有治疗后均需长期规律随访,早发现、早干预复发或进展性病变。
五、临床发散思考
1.构建全周期诊疗管理体系:高度近视绝非单纯屈光问题,而是全身性眼部器质性疾病,临床需建立“预防筛查-屈光矫正-并发症干预-长期随访”闭环管理模式,针对儿童青少年、成年单纯高度近视、病理性近视合并眼底病变患者,制定差异化随访与治疗方案,实现全程精细化管理。
2.CNV治疗方案优化选择:传统激光光凝因瘢痕扩大、复发率高、中心凹损伤风险,已不再作为中心凹区CNV首选方案,临床优先推广抗VEGF靶向治疗,同时严格把控非活动性CNV的观察指征,避免过度医疗,平衡治疗获益与组织损伤。
3.眼底手术风险获益权衡:黄斑劈裂、视网膜脱离手术虽能挽救视功能,但存在感染、出血、白内障加重、复发性脱离等手术风险,临床需严格把握手术指征,充分告知患者手术获益与风险,结合患者视力需求、全身情况制定个性化方案,杜绝盲目手术。
4.患者健康教育核心要点:向患者明确“屈光矫正≠眼底治愈”,即便术后视力正常,也需每6-12个月筛查眼底,避免剧烈运动、眼部外伤,一旦出现视物变形、眼前黑影、闪光感等症状,立即就医;强化早期预防意识,尤其针对近视家族史儿童,尽早开展干预。
5.未来治疗研究方向:后续需深化后巩膜加固术的长期疗效研究,优化术式与材料;推进巩膜胶原交联技术临床应用,增强巩膜韧性、抑制眼轴延长;探索基因治疗、干细胞治疗,从根源修复巩膜、RPE层病变,实现病理性近视的根本性防治,突破现有治疗局限。
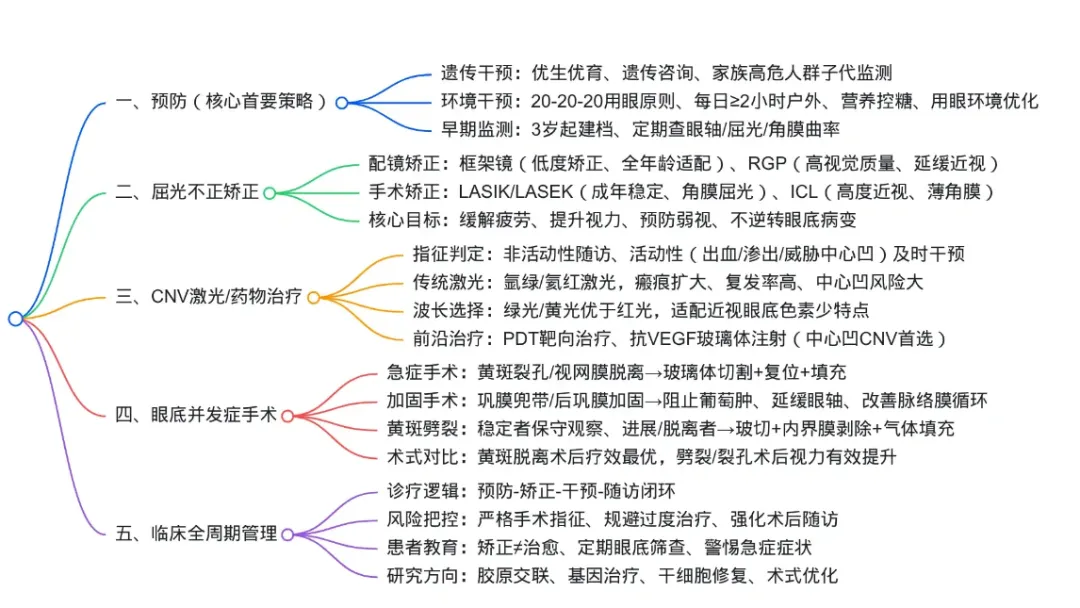
配套思维导图
## 一、预防(核心首要策略) - 遗传干预:优生优育、遗传咨询、家族高危人群子代监测 - 环境干预:20-20-20用眼原则、每日≥2小时户外、营养控糖、用眼环境优化 - 早期监测:3岁起建档、定期查眼轴/屈光/角膜曲率 ## 二、屈光不正矫正 - 配镜矫正:框架镜(低度矫正、全年龄适配)、RGP(高视觉质量、延缓近视) - 手术矫正:LASIK/LASEK(成年稳定、角膜屈光)、ICL(高度近视、薄角膜) - 核心目标:缓解疲劳、提升视力、预防弱视、不逆转眼底病变 ## 三、CNV激光/药物治疗 - 指征判定:非活动性随访、活动性(出血/渗出/威胁中心凹)及时干预 - 传统激光:氩绿/氦红激光,瘢痕扩大、复发率高、中心凹风险大 - 波长选择:绿光/黄光优于红光,适配近视眼底色素少特点 - 前沿治疗:PDT靶向治疗、抗VEGF玻璃体注射(中心凹CNV首选) ## 四、眼底并发症手术 - 急症手术:黄斑裂孔/视网膜脱离→玻璃体切割+复位+填充 - 加固手术:巩膜兜带/后巩膜加固→阻止葡萄肿、延缓眼轴、改善脉络膜循环 - 黄斑劈裂:稳定者保守观察、进展/脱离者→玻切+内界膜剥除+气体填充 - 术式对比:黄斑脱离术后疗效最优,劈裂/裂孔术后视力有效提升 ## 五、临床全周期管理 - 诊疗逻辑:预防-矫正-干预-随访闭环 - 风险把控:严格手术指征、规避过度治疗、强化术后随访 - 患者教育:矫正≠治愈、定期眼底筛查、警惕急症症状 - 研究方向:胶原交联、基因治疗、干细胞修复、术式优化 |