溃疡性结肠炎(ulcerative colitis,UC)是一种反复发作和缓解交替的结肠慢性炎症性疾病,大多累及远端结肠和直肠,病变局限于黏膜和黏膜下层,呈连续性、弥漫性的糜烂,同时伴有溃疡、水肿、充血及炎性息肉等形成。
【临床特征】
1.流行病学 北美和欧洲的发病率较高,我国是本病的低发区,但近年来发病率逐年增加。30岁左右是发病高峰,以青年和中年人为主,各年龄段均可发病,但75岁以上很少见。男性发病率略高于女性。
2.临床表现腹泻伴黏液脓血便和里急后重,也可表现为腹痛、腹胀、乏力、消瘦、发热等。黏液脓血便几乎是必发症状,未见黏液脓血便的病例诊断为溃疡性结肠炎需慎重。同时可伴有肠外表现,如关节病变、肝胆病变(原发性硬化性胆管炎等)、皮肤、口、眼病变等。
3.实验室检查pAN CA(核周型抗中性粒细胞胞浆抗体)在70%的病例中阳性,阳性率高于克罗恩病。
4.治疗 目前以水杨酸类药物、激素为一线治疗药物,难治病例可使用免疫抑制剂和靶向治疗药物如T NF单抗,亦可采用外科手术治疗。
5.预后 呈慢性病程,多数反复发作,难以彻底治愈。
【病理变化】
1.大体特征根据病变范围分为:直肠炎型、左侧大肠炎症型和全大肠炎型。根据临床实际分为:首次发作型(18%-20%)、复发缓解型(50%-60%,活动期持续6个月以上)、慢性持续型(10%-20%,预后不良)和急性发作型。根据临床所见的严重程度分为3个阶段:轻型、中型、重型。(图1、2、3)
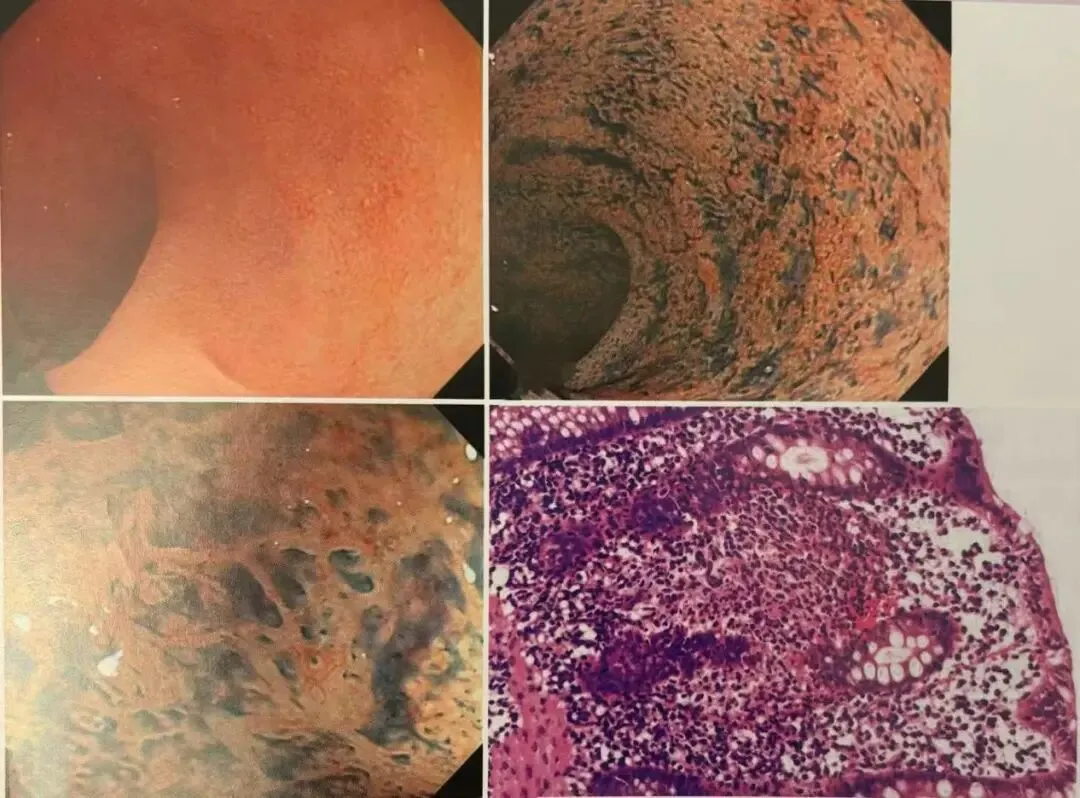
图1 活动期的内镜及病理组织学所见(轻型)
左上、右上、左下:内镜所见 轻型活动病例和趋向黏膜治愈时,溃疡部上皮再生,仅呈现细微上皮缺损的小溃疡,血管透见消失
右下:隐窝炎
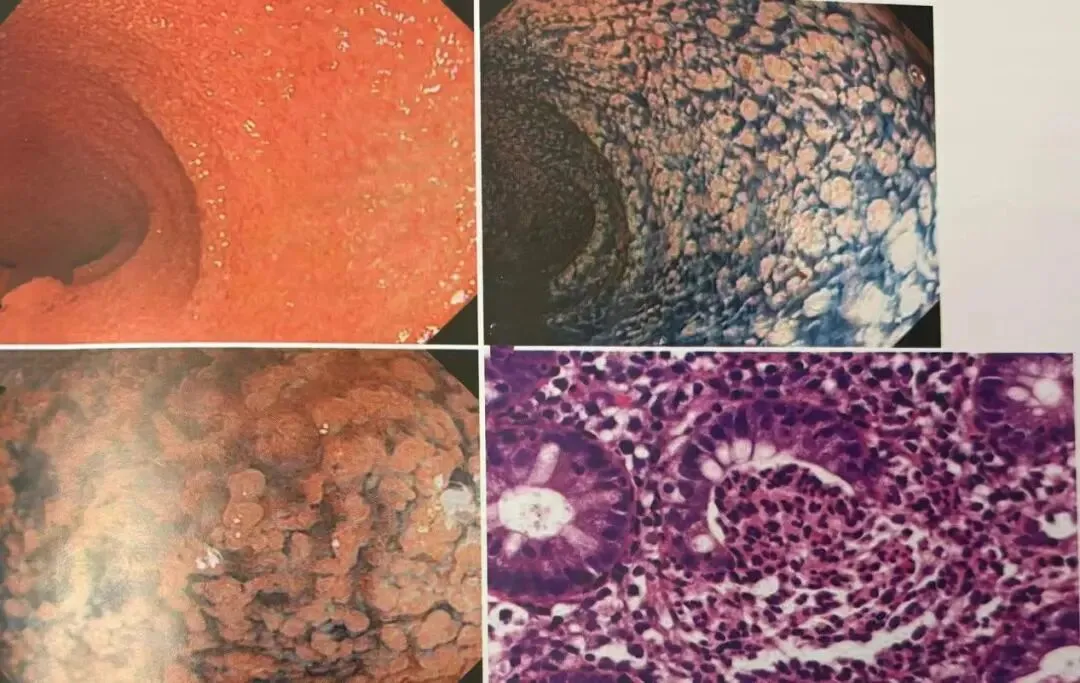
图2 活动期内镜及病理组织学所见(中型)
左上、右上、左下:内镜所见,被称为珊瑚礁状黏膜,溃疡性结肠炎的典型图像,血管透见消失,弥漫性溃疡,残存黏膜所致凹凸不平,易出血,脓液附着
右下:隐窝脓肿
图3 活动期内镜所见(重型):黏膜表面水蛭样多发假性息肉
溃疡性结肠炎的手术标本往往累及直肠和左半结肠,并向近端肠管蔓延。活动性UC肠黏膜红色,颜色均匀一致,颗粒状,质脆,有浅表溃疡形成,病变黏膜与正常黏膜分界清楚(图4A)。大部分病例黏膜病变呈连续性分布,但部分病例,特别是儿童和治疗后的病例病变可表现为片状不连续分布。少数手术标本,特别是使用激素灌肠治疗后的标本大体表现为直肠未受累,即直肠豁免。重症病例广泛溃疡形成,溃疡间黏膜形成炎性假息肉,主要见于乙状结肠和降结肠(图4B)。部分标本肠管狭窄,这种狭窄常由肠壁黏膜和黏膜下层纤维化所致。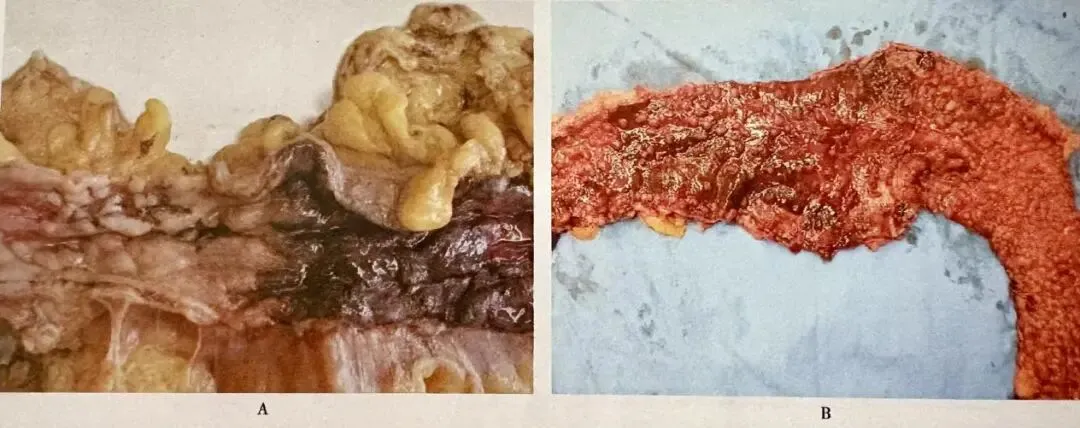
图4 溃疡性结肠炎手术标本
A:黏膜暗红色,病变与正常黏膜分界清; B:广泛溃疡形成,溃疡间黏膜形成炎性息肉
2.镜下特征 溃疡性结肠炎可分为活动期、恢复期和静止期。活动期溃疡性结肠炎主要有以下两个特点:上皮的改变(图5A-J),一方面是隐窝结构改变,失去正常时规则的特征,表现为隐窝扭曲、分支、形态不规则或扩张、大小不一等,有时黏膜可呈绒毛状外观;同时可见隐窝萎缩改变,表现为隐窝数量减少,隐窝间距离增宽,隐窝缩短并导致隐窝底部与黏膜肌的间距增宽。另一方面是细胞的改变,包括杯状细胞减少以及脾区以远左半结肠出现帕内特细胞化生,但不具有特异性。
部分溃疡性结肠炎可见多少不等的炎性假息肉形成,形态多样,可以互相粘连形成黏膜桥,较多见于乙状结肠和降结肠,直肠相对少见。
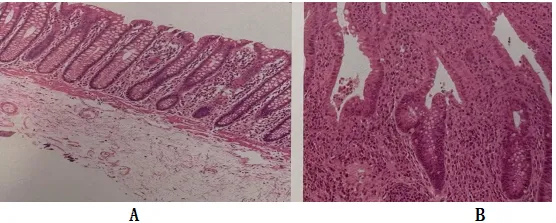
图5溃疡性结肠炎上皮改变
A:正常结肠黏膜,隐窝大小形态一致,平行排列
B:隐窝分支,不规则
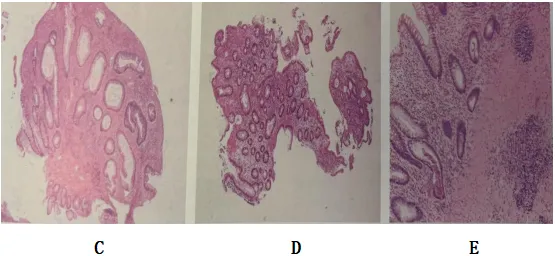
图5溃疡性结肠炎上皮改变
C:隐窝扩张; D:隐窝形态大小不一致 ; E:隐窝极性消失,不再平行排列
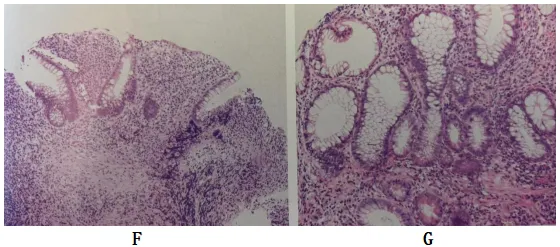
图5溃疡性结肠炎上皮改变
F:隐窝萎缩,表现为隐窝数量减少,隐窝基底部与黏膜肌层间距增宽
G:见帕内特细胞化生;
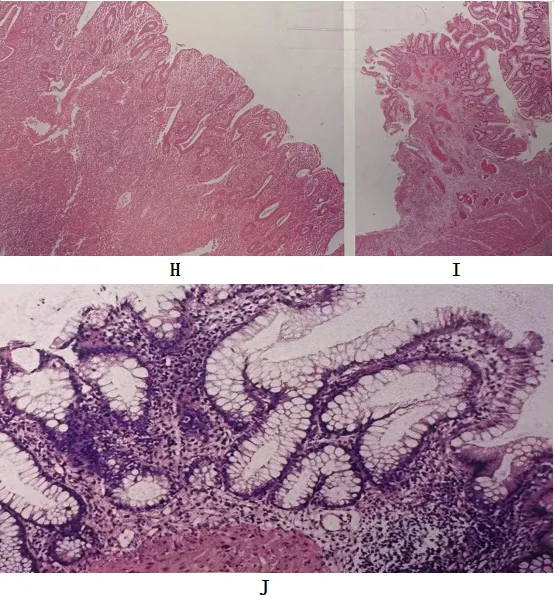
图5溃疡性结肠炎上皮改变
H:弥漫隐窝上皮杯状细胞减少;I:炎性息肉;J:黏膜再生性改变
黏膜全层以浆细胞为主的弥漫性混合炎细胞浸润,活动性病变可见隐窝炎及隐窝脓肿(图6A)。黏膜基底部浆细胞增多是诊断溃疡性结肠炎较为可靠的指标 (图6B、C),在溃疡性结肠炎早期隐窝结构改变出现之前即可出现。除非爆发性溃疡性结肠炎,一般淋巴细胞浆细胞增多仅出现在黏膜及黏膜肌层稍下方。
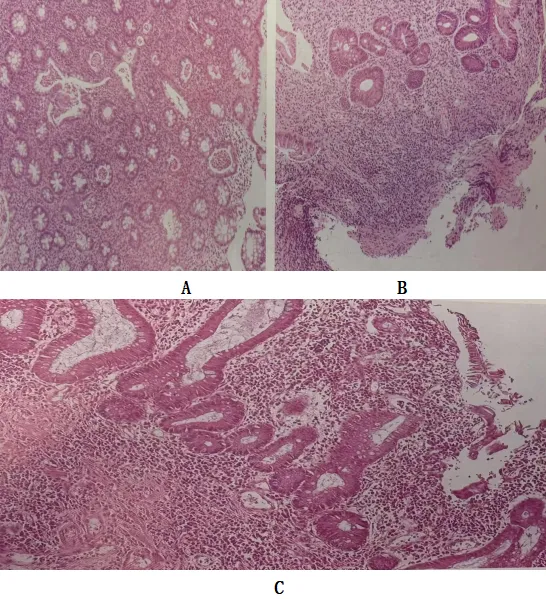 图6 溃疡性结肠炎黏膜层改变
图6 溃疡性结肠炎黏膜层改变
A:广泛隐窝脓肿;B:隐窝结构紊乱,黏膜基底部淋巴细胞浆细胞片状增生
C:黏膜基底部、黏膜肌层及黏膜下层淋巴细胞浆细胞浸润
静止期溃疡性结肠炎表现为炎细胞数量减少,黏膜基底部浆细胞增多现象消失,缺乏活动性炎症,黏膜结构可恢复正常,或仍可见隐窝结构异常和萎缩。
镜下改变必须结合特征性的内镜和临床表现综合评判,方能确诊UC。
【鉴别诊断】
1.克罗恩病 回肠末端病变、节段性分布、非弥漫性隐窝结构异常、非弥漫性杯状细胞减少、透壁性炎症、非弥漫性隐窝炎或隐窝脓肿以及非干酪性肉芽肿等特征均支持克罗恩病的诊断。
克罗恩病也可出现黏膜基底部淋巴细胞浆细胞增多,但通常是局灶性。
2.感染性肠炎 大部分感染性肠炎为急性炎症,可出现隐窝炎和隐窝脓肿,但大多没有隐窝结构异常等慢性炎性损害依据。少数慢性感染可有活动性慢性结肠炎改变,但大部分此类病例仍缺乏典型的炎症性肠病的特征性组织学改变。临床病史、大便培养和血清学检查有助于进一步鉴别。
3.UC样亚型憩室病相关结肠炎UC样亚型憩室病相关结肠炎病变较严重,表现为隐窝消失,溃疡形成,肠黏膜基底部明显淋巴滤泡形成,也可有隐窝破裂所致的黏液肉芽肿。与UC鉴别的关键是憩室病相关结肠炎仅表现为憩室所在肠段的慢性炎症,一般不累及直肠。憩室相关性肠炎很少会有黏膜表面绒毛状改变。
4.显微镜下肠炎 胶原性结肠炎或淋巴细胞结肠炎可表现为肠黏膜全层炎症,浆细胞增多,黏膜上皮内淋巴细胞增多,可与炎症性肠病混淆,但一般无隐窝结构扭曲,常无溃疡和明显隐窝脓肿(合并感染时可有隐窝脓肿)。
【参考文献】
1.《炎症性肠病》石雪迎 姜支农 李增山
2.《胃肠诊断图谱》齐藤裕辅 藤谷翰浩
编辑:远方

-END-
本公众号为非盈利性学术交流订阅号,大部分资料来源于大家自我创作、个人工作经验或学习体会,如涉及版权问题和学术问题请及时联系管理员处理;本公众号发布所有内容,版权均属本公众号所有。所有文章仅供公益交流。欢迎提供相关素材及资料或投稿等,投稿邮箱:1310214448@qq.com。欢迎个人形式转发或媒体、网站转载,后者请在文首注明「来源:金标准沙龙」。
