学习笔记--黄疸
- 2026-04-21 06:08:52
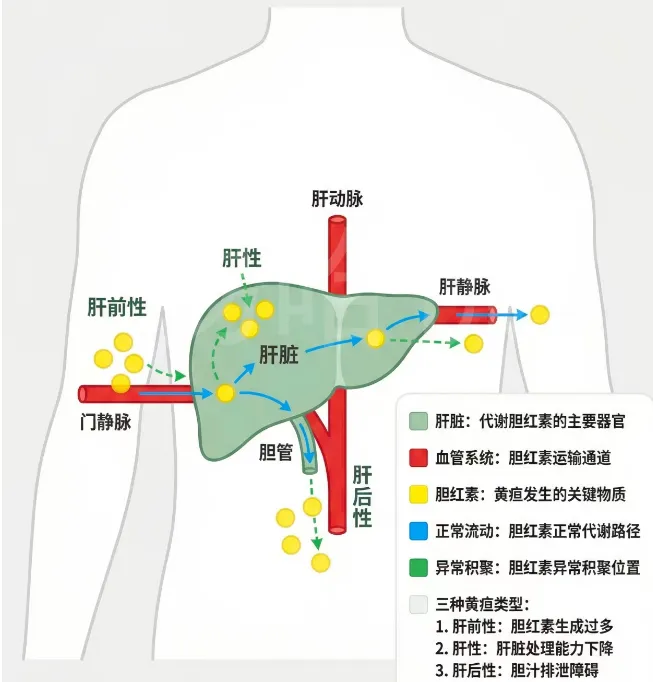
黄疸是由于血清胆红素代谢障碍并浓度升高,致使皮肤、巩膜、黏膜等组织黄染的症状与体征。根据病因、发病机制及胆红素性质,临床主要分为溶血性黄疸、肝细胞性黄疸、梗阻性(胆汁淤积性)黄疸三大类。以下从病因、临床表现、实验室鉴别、诊断要点及治疗原则进行详细解析。
一、胆红素代谢
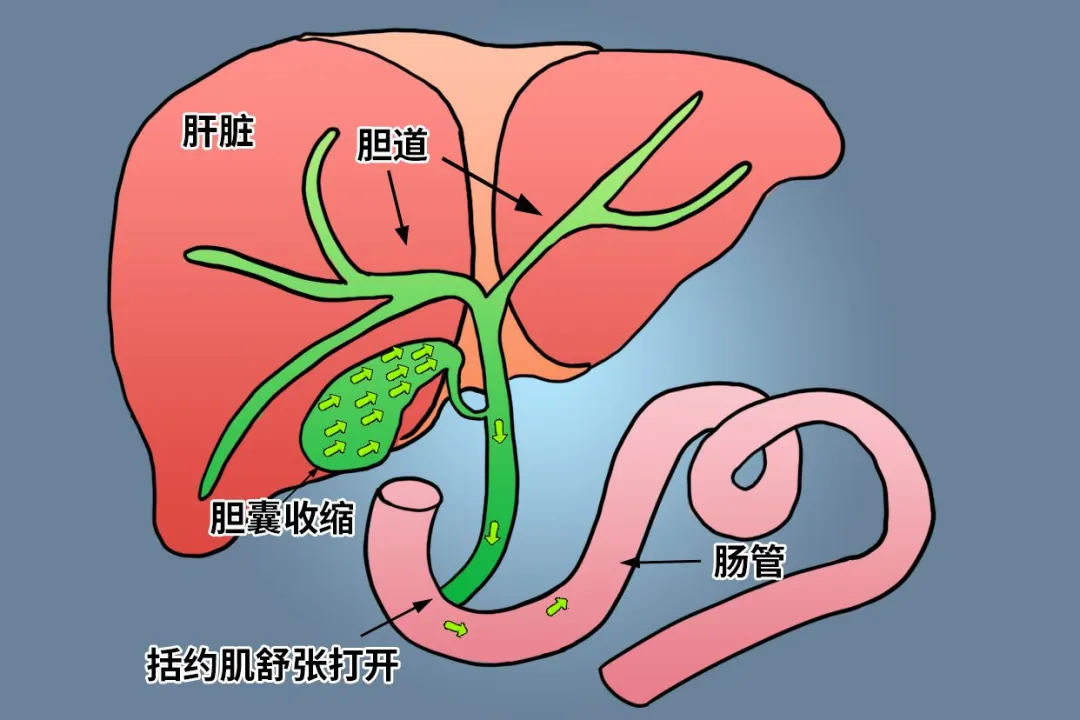
1.胆汁产生与排泄:肝细胞生成胆汁 → 排入毛细胆管 → 汇流成肝管 → 肝总管 → 空腹存胆囊、进食入胆总管 → 经十二指肠大乳头进入肠道。
说明
胆汁生成部位包括肝细胞(最主要) + 胆管上皮细胞(少量);
空腹 / 不进食时胆总管下端Oddi 括约肌收缩关闭→ 胆汁逆流进入胆囊 →储存、浓缩;进食后胆囊收缩 + Oddi 括约肌舒张开放→ 胆汁快速排入肠道;
2.胆红素代谢过程:
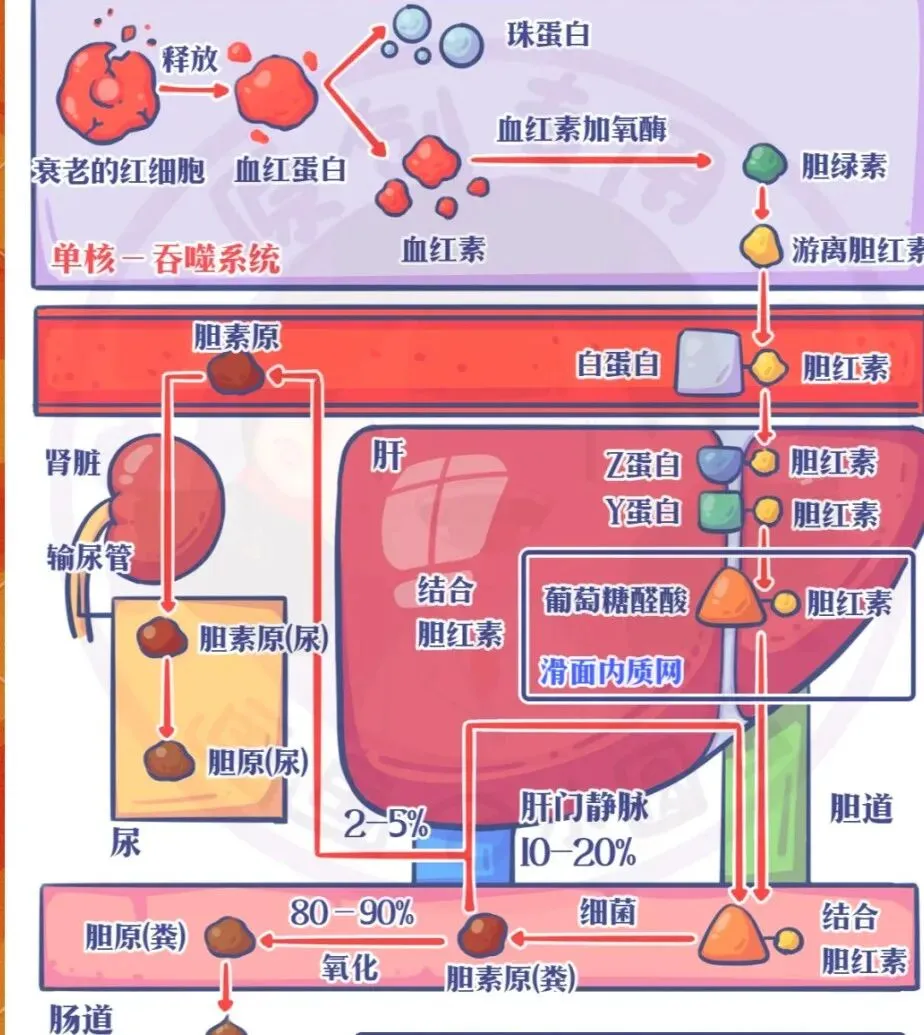
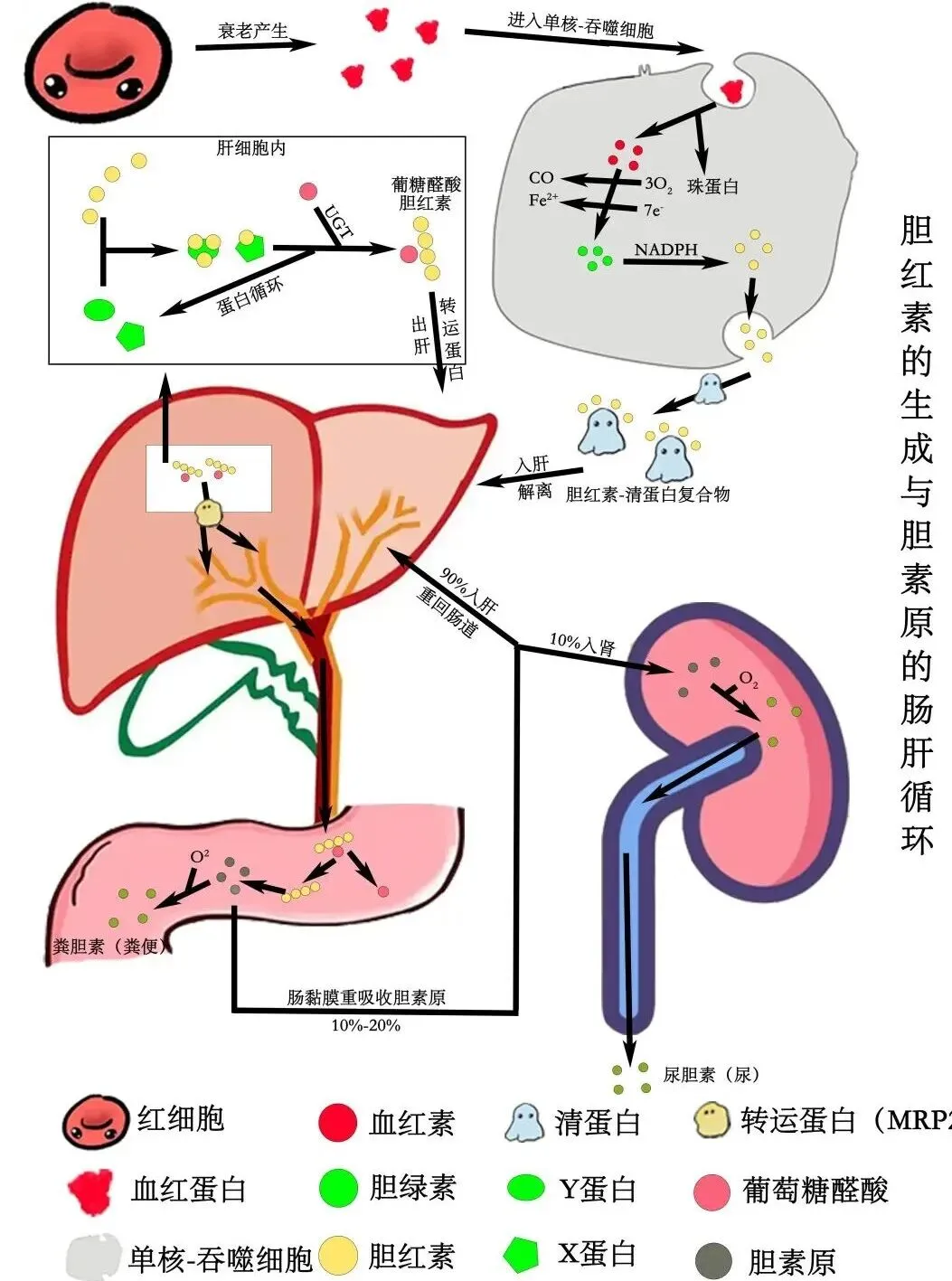
①胆红素从哪里来?(生成)
体内80%~85% 胆红素来自:衰老红细胞被肝、脾、骨髓的单核 - 巨噬细胞系统吞噬破坏。
剩下 15%~20% 来自:未成熟红细胞、肌红蛋白、细胞色素等无效造血。
具体生成步骤
👉 此时的胆红素:脂溶性、不溶于水、不能从尿排出、未与葡萄糖醛酸结合。
②胆红素在血液里怎么运输?
游离胆红素 + 白蛋白 → 形成胆红素 - 白蛋白复合物 运往肝脏处理
③胆红素在肝脏内的处理(最核心三步)
第 1 步:摄取
肝细胞从血液中摄取游离胆红素,进入肝细胞内。
第 2 步:结合(关键反应)
在肝细胞滑面内质网中:游离胆红素 + UDP - 葡萄糖醛酸在 葡萄糖醛酸转移酶(UDPGT) 催化下 →结合胆红素(直接胆红素)
👉 结合胆红素特点:水溶性、可从尿排出、毒性低。
第 3 步:分泌(排泄)
肝细胞将结合胆红素主动分泌到毛细胆管 →汇入胆管系统 → 随胆汁进入肠道。
④胆红素在肠道的变化(肠肝循环)
总结:衰老红细胞破坏 → 生成游离胆红素 → 与白蛋白结合运到肝 → 肝细胞内结合成结合胆红素 → 分泌入胆汁 → 进肠道变成尿胆原 → 大部分粪胆素排出,小部分肠肝循环,极少量从尿排出。
------------------------------------------------------------------------
二、三类黄疸的比较
(一)溶血性黄疸 (Hemolytic Jaundice)
核心机制:红细胞大量破坏,胆红素生成过多,超过肝脏代谢能力 → 非结合胆红素(间接胆红素)显著升高。
1. 常见病因
- 先天性 / 遗传性
√红细胞膜缺陷:遗传性球形红细胞增多症、遗传性椭圆形红细胞增多症 √酶缺陷:G6PD 缺乏症(蚕豆病)、丙酮酸激酶缺乏症 √血红蛋白病:地中海贫血(珠蛋白生成障碍)、镰状细胞贫血 - 后天获得性
√自身免疫性:自身免疫性溶血性贫血(AIHA) √同种免疫性:血型不合输血、新生儿溶血病 √非免疫性:感染(疟疾、败血症)、中毒(蛇毒、毒蕈)、机械损伤(DIC、人工心脏瓣膜)。
2. 临床表现
- 黄疸:轻度至中度,皮肤呈浅柠檬色,一般无瘙痒;
- 溶血相关症状
√急性溶血(溶血危象):寒战、高热、头痛、腰背四肢酸痛、呕吐、酱油色尿(血红蛋白尿),严重可致急性肾衰; √慢性溶血:贫血、乏力、头晕、面色苍白;长期可致脾肿大(髓外造血) - 肝肿大:轻度,因红细胞分解产物负荷增加。
3. 实验室检查(关键鉴别)
- 血清胆红素:总胆红素↑↑,非结合胆红素(间接)占比 > 80%
- 血常规:贫血(Hb↓)、网织红细胞显著↑(>5%,可达 20%~50%)
- 尿常规:尿胆红素(-)(间接胆红素不溶于水、不能滤过)、尿胆原强(+);急性溶血见血红蛋白尿(酱油色);
- 溶血筛查
红细胞脆性试验、Coombs 试验(自身免疫性溶血阳性) G6PD 活性、血红蛋白电泳、骨髓象(红系增生明显活跃)
4. 诊断要点
- 贫血 + 黄疸 + 脾大(慢性)
- 间接胆红素为主、网织红升高、尿胆红素阴性、溶血试验阳性(Coombs / 脆性 / 酶学)
5. 治疗原则(2025 年临床指南)
- 去除诱因
停可疑药物、抗感染、避免蚕豆 / 氧化药物(G6PD) - 急性溶血危象
补液、纠正酸中毒、抗休克、保护肾功能 - 糖皮质激素(甲泼尼龙 / 泼尼松):自身免疫性溶血首选
- 输血 / 红细胞悬液:严重贫血(Hb < 60 g/L)、危及生命时。
- 慢性溶血
叶酸补充(造血旺盛需求); 脾切除:遗传性球形红细胞增多症、地中海贫血(减轻溶血、减少输血); 靶向 / 基因治疗:地中海贫血(罗特西普)、镰状细胞贫血(crizanlizumab)
(二)肝细胞性黄疸 (Hepatocellular Jaundice)
核心机制:肝细胞广泛受损 → 摄取、结合、排泄胆红素均障碍 → 结合与非结合胆红素均升高。
1. 常见病因
- 感染性
病毒性肝炎(甲 / 乙 / 丙 / 戊型、EB 病毒、CMV) 其他:钩端螺旋体病、伤寒、肝脓肿 - 非感染性
酒精性肝病、非酒精性脂肪性肝炎(NASH) 药物性肝损伤(DILI:对乙酰氨基酚、抗结核药、中草药) 自身免疫性肝病(AIH、PBC、PSC) 肝硬化、肝癌、缺血性肝炎、遗传代谢肝病
2. 临床表现
- 黄疸:皮肤 / 巩膜浅黄至金黄色,可伴轻度皮肤瘙痒
- 肝病本身症状
急性肝炎:乏力、纳差、恶心、腹胀、肝区痛、发热 慢性肝病 / 肝硬化:肝掌、蜘蛛痣、肝病面容、脾大、腹水、出血倾向、消化道出血。 - 肝肿大:急性期肝大、质软有压痛;肝硬化质硬、结节感
3. 实验室检查(关键鉴别)
- 血清胆红素:总胆红素↑↑,结合与非结合均升高(结合常占 40%~60%)
- 肝功能(核心)转氨酶显著↑:ALT/AST > 正常上限 3~10 倍(肝细胞坏死标志)
ALP、GGT:轻度~中度↑(< 正常 3 倍) 白蛋白↓、凝血酶原时间(PT)延长(合成功能下降) - 尿常规:尿胆红素(+)、尿胆原正常或轻度↑
- 病原学 / 病因
4. 诊断要点
- 黄疸 + 肝损伤症状(乏力、纳差) + 肝大压痛
- 转氨酶明显升高、胆红素双向升高、PT 延长
病毒 / 药物 / 酒精 / 自身免疫等病因证据
5. 治疗原则
- ①病因治疗(核心)
病毒性肝炎:抗病毒(HBV:恩替卡韦、丙酚替诺福韦;HCV:直接抗病毒 DAAs) 药物性肝损伤:立即停药、N - 乙酰半胱氨酸(对乙酰氨基酚中毒) 自身免疫性肝炎:激素 ± 硫唑嘌呤 酒精性:严格戒酒、营养支持 - ②保肝、退黄、支持
抗炎保肝:甘草酸制剂、水飞蓟宾、双环醇 退黄:腺苷蛋氨酸(SAMe)、熊去氧胆酸(UDCA)、门冬氨酸钾镁。 临床常见药物---保肝药(上) 临床常见药物---保肝药(下) ③重症:人工肝支持(MARS)、肝移植(肝衰竭)
(三)梗阻性黄疸 (Obstructive Jaundice / 胆汁淤积性)
核心机制:肝内或肝外胆道阻塞 → 胆汁排泄受阻、反流入血 → 结合胆红素(直接)显著升高。
1. 常见病因
- 肝外梗阻(外科性)
良性:胆管结石(最常见)、胆道炎症狭窄、胆道蛔虫、Oddi 括约肌功能障碍 恶性:胆管癌、胰头癌、壶腹周围癌、肝癌侵犯胆管、淋巴结转移压迫 - 肝内胆汁淤积(内科性)
病毒性肝炎(淤胆型)、药物性淤胆、原发性胆汁性胆管炎(PBC)、原发性硬化性胆管炎(PSC)、妊娠肝内胆汁淤积、遗传性淤胆
2. 临床表现
- 黄疸:暗黄、黄绿、褐色(深度高,与梗阻时间有关),皮肤瘙痒剧烈(胆盐刺激神经末梢)
- 胆道梗阻症状腹痛:结石→阵发性绞痛;癌→持续性隐痛 / 背痛、进行性消瘦;尿色:深茶色 / 酱油色(胆红素尿)粪便:颜色变浅、灰白 / 陶土色(胆汁不能入肠)
感染(Charcot 三联征):黄疸 + 腹痛 + 寒战高热(急性化脓性胆管炎) - 肝肿大:肝大、质硬;
- 癌性梗阻可触及无痛性肿大胆囊(Courvoisier 征)
3. 实验室检查(关键鉴别)
- √血清胆红素:总胆红素↑↑↑,结合胆红素(直接)占比 > 60%~70%
- √肝功能(核心)
- ALP、GGT 显著↑(> 正常 3~5 倍,胆汁淤积标志)
转氨酶:轻度↑(< 3 倍),与胆红素升高不成比例 胆固醇↑、胆汁酸↑、脂酶↑;晚期白蛋白↓、PT 延长 - √尿常规:尿胆红素强(+)、尿胆原减少或(-)(胆道完全梗阻)
- √影像学(定位定性关键)
腹部超声:胆管扩张(肝内 / 外)、结石、肿瘤 MRCP(磁共振胰胆管成像):无创、首选,清晰显示胆道树、梗阻部位 ERCP / 超声内镜(EUS):诊断 + 治疗(取石、支架、活检)
4. 诊断要点
- 深度黄疸 + 剧烈瘙痒 + 陶土便 + 深色尿
- ALP/GGT 显著升高、直接胆红素为主
- 影像学见胆管扩张、梗阻部位 / 病因(结石 / 肿瘤 / 狭窄)
5. 治疗原则
- ①解除梗阻(核心)
药物性:停药、保肝利胆--熊去氧胆酸(UDCA)、S - 腺苷蛋氨酸、严重者激素; PBC:UDCA(一线)、奥贝胆酸(OCA)、贝特类 PSC:UDCA、内镜扩张 / 支架、免疫抑制剂 良性(结石):ERCP 取石、腹腔镜胆管切开取石 恶性(肿瘤):手术切除(胰十二指肠切除术、胆管癌根治);无法切除→胆道支架引流(ERCP/PTCD)、姑息减黄。 - ②对症支持
止痒:考来烯胺、 补充脂溶性维生素(A/D/E/K)、钙剂 抗感染(化脓性胆管炎:广谱抗生素 + 紧急引流)
| 胆红素 | |||
| 转氨酶 | 显著↑ | ||
| ALP/GGT | 显著↑ | ||
| 尿胆红素 | - | + | +++ |
| 尿胆原 | |||
| 皮肤瘙痒 | 剧烈 | ||
| 粪便颜色 | 变浅 / 陶土色 | ||
| 贫血 / 网织红 | 明显↑ | ||
| 胆管扩张 | 有(超声 / MRCP) |
补充黄疸止痒药物
梗阻性黄疸瘙痒的根本原因:胆汁酸盐淤积在皮肤 + 内源性阿片肽↑ + 组胺↑,止痒药就是针对这 3 个靶点。
一线首选(最常用、最有效)
1. 考来烯胺(消胆胺)/ 考来替泊 —— 胆汁酸螯合剂(首选药)
- 机制:在肠道结合胆汁酸,阻止重吸收 → 降低血和皮肤胆汁酸盐
- 特点:止痒最快、最经典
- 注意:必须空腹吃,会影响其他药吸收
2. 利福平 —— 肝酶诱导剂
- 机制:诱导肝脏酶系统 → 加速胆汁酸代谢清除
- 特点:对顽固性瘙痒非常有效
- 注意:伤肝,要监测肝功能
二线止痒(针对 “阿片肽↑”)
3. 纳洛酮 / 纳曲酮 —— 阿片受体拮抗剂
- 机制:梗阻黄疸时内源性阿片肽增多导致瘙痒
- 作用:阻断 μ 阿片受体 → 直接止痒
- 特点:静脉 / 口服都能用,顽固性瘙痒有效
- 辅助 / 温和止痒(保护胆管 + 辅助退黄)
4. 熊去氧胆酸(UDCA)
- 机制:替换有毒的疏水胆汁酸;保护胆管、促进安全胆汁分泌;间接减轻瘙痒。
- 特点:不治 “立刻止痒”,但治本、长期有效
5. S - 腺苷蛋氨酸(SAMe)
- 机制:促进胆汁代谢;抗氧化、稳定细胞膜;减轻胆汁淤积相关瘙痒
- 特点温和、安全,适合长期辅助
对症临时止痒(皮肤 + 组胺)
6. 抗组胺药
氯雷他定、西替利嗪、异丙嗪 - 机制:阻断 H1 受体,减轻组胺介导痒感
- 特点:治标不治本,只能辅助
7. 局部外用
炉甘石洗剂、尿素软膏、弱效激素软膏 - 机制:皮肤表面清凉、保湿、抗炎
- 特点缓解轻度痒,不解决根源
总结
- 考来烯胺:螯合胆汁酸 → 降胆盐 → 首选
- 利福平:加速胆汁酸代谢 → 顽固性瘙痒
- 纳曲酮:拮抗阿片受体 → 中枢止痒
- UDCA:改善胆汁淤积 → 间接止痒
- 抗组胺药:阻断 H1 → 辅助止痒
声明:文章内容来自临床实践及网上资料整理而成,仅供临床小白参考;个体化差异较大,相关治疗需在医师指导下进行;部分图文来自网络,若有侵权,联系删除。
