2026-3-5 今日读书:眼底病学学习笔记 (第十章第五节 先天性脉络膜缺损)
- 2026-04-17 12:48:04
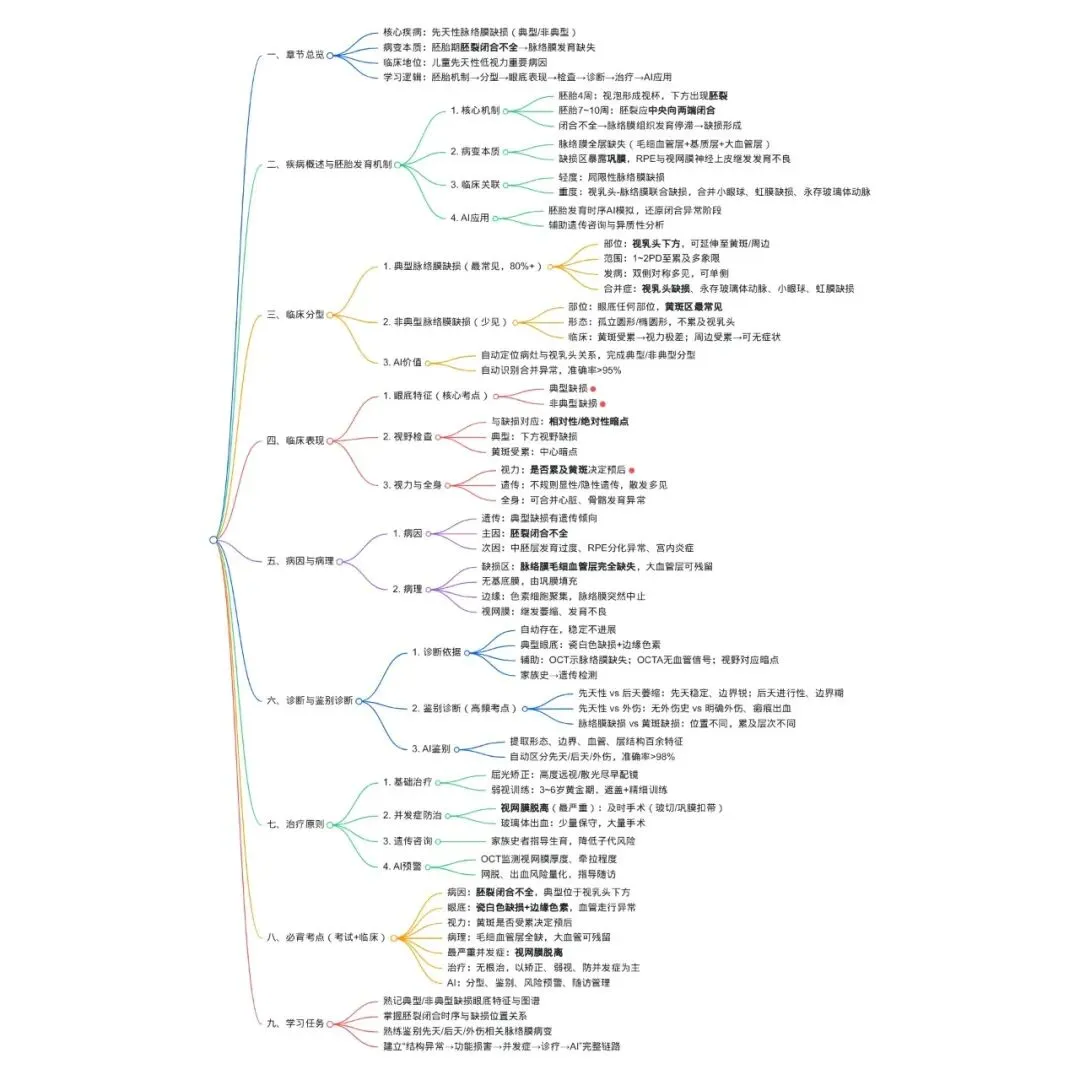
一、章节导入与前节逻辑关联
上一节我们深入学习了先天性黄斑异常,明确了黄斑区组织缺失(黄斑缺损)与位置偏移(黄斑异位)的胚胎发育机制、临床特征及诊疗原则,这类病变核心聚焦于视网膜神经上皮层的先天结构异常。2026-3-4 今日读书:眼底病学学习笔记 (第十章第四节 先天性黄斑异常)
本节聚焦的先天性脉络膜缺损,是胚胎期视杯胚裂闭合不全引发的中胚叶组织发育异常,病变核心累及脉络膜全层,常伴随视网膜色素上皮、视网膜神经上皮的继发性发育不良,属于先天性眼底病中脉络膜层面的代表性病变。它与先天性黄斑缺损、视乳头缺损同属胚裂闭合异常谱系疾病,临床中常相互合并发生,共同构成儿童先天性低视力的重要器质性病因。
在精准诊疗时代,人工智能多模态影像融合技术已成为本病诊断与鉴别诊断的核心工具。AI通过对眼底彩照的缺损区轮廓分割、OCT的层间结构量化、OCTA的脉络膜血管密度分析,能够精准区分典型与非典型脉络膜缺损,量化病变范围,评估视网膜功能储备,并与后天性脉络膜萎缩、外伤性脉络膜缺损等病变实现智能鉴别,为临床诊断、预后评估及遗传咨询提供了客观、标准化的依据。
本节将严格遵循课本核心框架,以胚裂闭合机制为起点,系统梳理典型与非典型脉络膜缺损的病理、眼底特征、辅助检查、诊断鉴别及治疗原则,同时自然融入AI在临床诊疗中的应用,构建“胚胎机制—病理特征—临床表型—辅助检查—AI辅助诊断—治疗预后”的完整学习逻辑。
二、核心框架
1. 疾病概述与胚胎发育机制 2. 临床分型(典型脉络膜缺损、非典型脉络膜缺损) 3. 临床表现(眼底所见、视野检查、视力预后) 4. 病因与病理 5. 诊断与鉴别诊断 6. 治疗原则 7. AI辅助诊疗应用 |
三、核心知识点
先天性脉络膜缺损是临床常见的先天性眼底异常,其发病与胚胎期视杯胚裂的闭合过程密切相关,病变可单独发生,也可与视乳头缺损、黄斑缺损等先天异常合并存在,临床表现差异极大,视力预后与缺损位置、范围直接相关。
(一)疾病概述与胚胎发育机制
1. 核心胚胎机制
胚胎发育第4周,视泡凹陷形成视杯,其下方出现的裂隙称为胚裂,是脉络膜、视网膜、视神经等组织的发育通道。正常情况下,胚裂会在胚胎第7~10周从中央向两端逐步闭合,若闭合过程发生中断、延迟或不完全闭合,则会导致胚裂区域的脉络膜组织发育停滞,形成先天性脉络膜缺损。
胚裂闭合的关键区域为视乳头下方,因此典型脉络膜缺损多位于该部位;若胚裂闭合异常发生在非典型区域(如黄斑区、周边视网膜),则形成非典型脉络膜缺损。病变本质是脉络膜全层组织缺失,包括脉络膜毛细血管层、基质层及大血管层,缺损区由巩膜组织直接暴露,伴随视网膜色素上皮(RPE)和视网膜神经上皮的继发性发育不良。
2. 临床关联机制
胚裂闭合异常的程度决定了病变的复杂性:轻度闭合不全仅表现为局限性脉络膜缺损;重度闭合不全可累及视乳头、黄斑,形成“视乳头-脉络膜联合缺损”,甚至合并小眼球、虹膜缺损、玻璃体动脉永存等多部位先天畸形。
基于胚胎发育生物学的AI模拟模型,可动态还原胚裂闭合的时序过程,通过输入病变位置、范围等临床数据,反向推导胚胎期闭合异常的具体阶段,为理解病变异质性、开展遗传咨询提供理论支撑。
(二)临床分型
根据胚裂闭合异常的部位与病变形态,课本将其分为典型脉络膜缺损与非典型脉络膜缺损两大类,二者在发病机制、眼底表现及预后上存在显著差异。
1. 典型脉络膜缺损
为临床最常见类型,占先天性脉络膜缺损的80%以上,严格对应胚裂闭合的核心区域。
•发病部位:病变位于视乳头下方,可向黄斑区、周边视网膜延伸,常呈对称性双侧发病,也可单侧发病。
•病变范围:缺损区大小差异较大,小者仅1~2PD,大者可累及多个象限,甚至覆盖整个下方眼底。
•合并异常:高度合并视乳头缺损,形成“视乳头-脉络膜联合缺损”,也可伴随玻璃体动脉永存、小眼球、虹膜缺损等。
2. 非典型脉络膜缺损
为少见类型,与胚裂闭合异常的非核心区域相关,或由胚胎期其他发育异常导致。
•发病部位:可发生在眼底任何部位,以黄斑区最常见(即黄斑脉络膜缺损),也可累及颞侧、鼻侧或周边视网膜。
•病变形态:多为孤立性缺损,不涉及视乳头,缺损区呈圆形、椭圆形或不规则形,边界清晰。
•临床特点:若累及黄斑区,会直接导致中心视力严重受损;若位于周边部,视力可基本正常,仅在眼底检查时偶然发现。
AI分型系统可通过眼底彩照的病灶定位、形态特征、与视乳头的位置关系,自动完成典型与非典型分型,同时识别合并的视乳头缺损、黄斑受累等情况,分型准确率达95%以上,大幅提升诊断效率。
(三)临床表现
1. 眼底所见
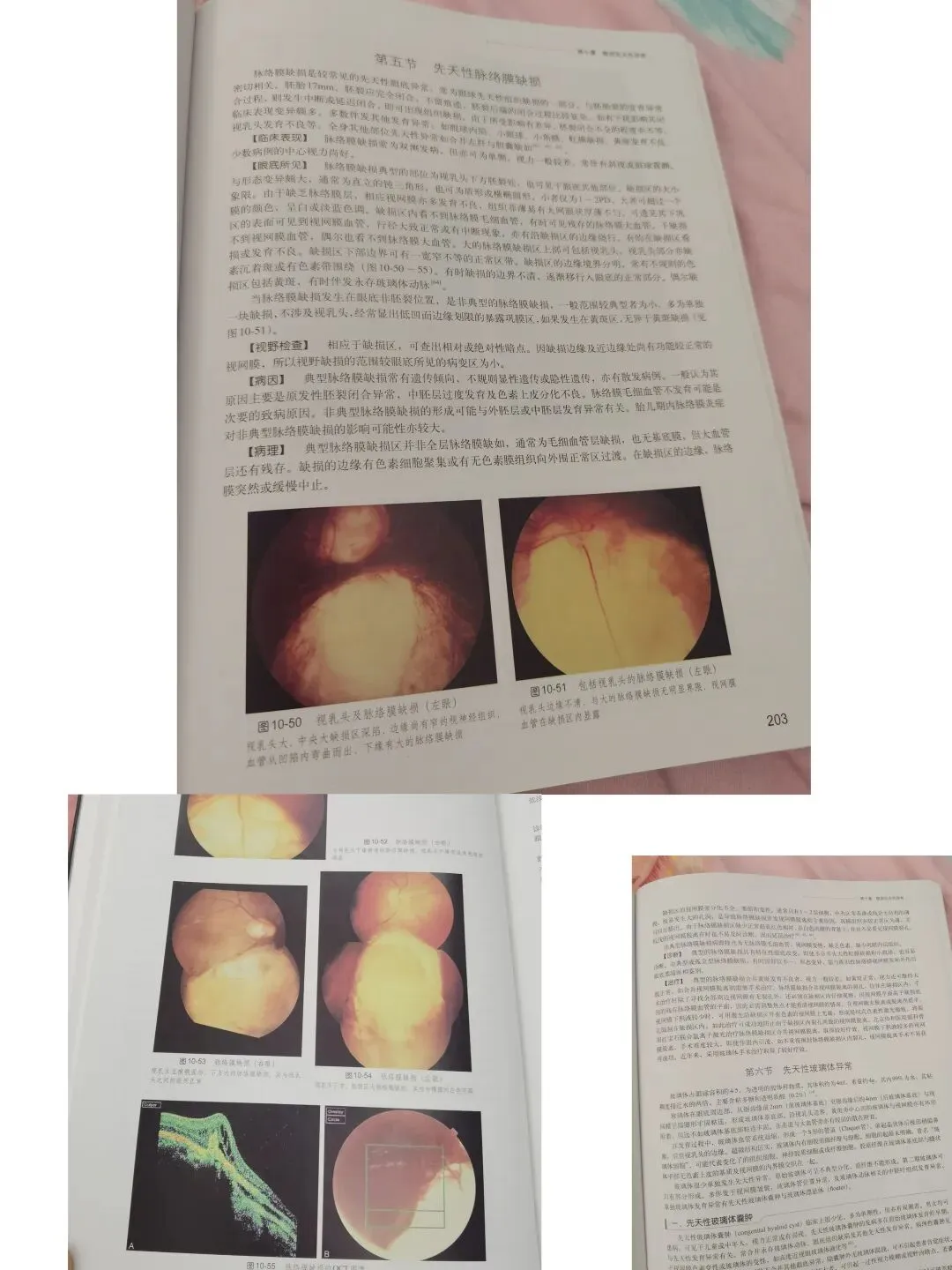
眼底检查是本病的核心诊断依据,典型与非典型缺损的眼底形态具有特征性差异,结合课本图谱(图10-50至图10-54),具体特征如下:
(1)典型脉络膜缺损
•形态与边界:缺损区多呈直立的三角形,尖端指向视乳头,基底朝向周边视网膜;也可呈梯形、椭圆形,边界清晰,边缘锐利。
•颜色与质地:缺损区因脉络膜缺失,直接暴露巩膜组织,呈瓷白色或淡青蓝色;因缺乏脉络膜色素,视网膜色素上皮发育不良,视网膜呈淡红色,透见下方巩膜纹理。
•血管特征:视网膜血管在缺损区表面走行,可出现迂曲、扩张,部分血管可从视乳头凹陷内弯曲而出;缺损区内无脉络膜毛细血管,仅可见少数残留的脉络膜大血管,或血管沿缺损边缘绕行。
•视乳头改变:合并视乳头缺损时,视乳头形态异常、边界不清,与缺损区无明显界限,视网膜血管从缺损区边缘显露。
•色素沉着:缺损区边缘常可见色素沉着带,呈棕褐色或黑色,是视网膜色素上皮细胞增生、聚集形成的,与正常眼底组织形成鲜明分界。
(2)非典型脉络膜缺损
•形态与边界:呈圆形、椭圆形或不规则形,边界清晰,边缘可出现轻度色素沉着。
•颜色与质地:同样以瓷白色巩膜暴露为核心特征,若累及黄斑区,缺损区位于眼底后极部,直接影响中心视力。
•特殊表现:黄斑区的非典型缺损与先天性黄斑缺损临床表现相似,需通过OCT、OCTA鉴别(脉络膜缺损以脉络膜全层缺失为核心,黄斑缺损可仅累及视网膜层)。
2. 视野检查
•核心表现:与缺损区位置、范围完全对应,可查出相对性或绝对性暗点。
•典型缺损:表现为下方视野缺损,若累及黄斑区,出现中心暗点。
•非典型缺损:缺损位于周边部时,视野缺损多无临床症状;位于黄斑区时,中心视野出现绝对性暗点,视力显著下降。
AI视野分析模型可将眼底缺损区的形态与视野检查结果进行精准匹配,自动绘制“眼底缺损-视野暗点”对应图谱,量化视野损害程度,为视力预后评估提供客观依据。
3. 视力与全身表现
•视力预后:差异极大,核心取决于缺损是否累及黄斑区。
◦缺损位于周边部、未累及黄斑:视力可正常或轻度下降,少数病例中心视力良好。
◦缺损累及黄斑、视乳头:视力多为0.1以下,伴随眼球震颤、斜视、固视不良。
•全身表现:典型脉络膜缺损有遗传倾向,可呈不规则显性遗传、隐性遗传或散发病例;少数病例可合并全身发育异常,如心脏畸形、骨骼发育不良等。
(四)病因与病理
1. 病因
•遗传因素:典型脉络膜缺损具有明确遗传倾向,遗传方式包括不规则显性遗传、隐性遗传,也存在大量散发病例。
•胚胎发育异常:核心原因是原发性胚裂闭合异常,中胚层过度发育及色素上皮分化不良可能是次要诱因;非典型脉络膜缺损的形成可能与外胚层、中胚层发育异常相关,胎儿期内脉络膜炎症对病变发生也有一定影响。
2. 病理
•典型脉络膜缺损:缺损区并非全层脉络膜缺失,大血管层仍有残存,毛细血管层完全缺失,无基底膜;缺损边缘的色素细胞聚集,或呈无色素组织向正常眼底过渡,脉络膜在缺损边缘突然或缓慢中止。
•非典型脉络膜缺损:病理改变与典型者一致,核心为脉络膜毛细血管层缺失,仅残留大血管层,缺损区由巩膜组织填充,视网膜色素上皮和神经上皮呈继发性萎缩、发育不良。
(五)诊断与鉴别诊断
1. 诊断要点
•病史:自幼视力异常,或眼底检查偶然发现,无外伤、炎症、变性疾病史。
•眼底表现:特征性瓷白色缺损区,暴露巩膜,边缘有色素沉着,视网膜血管走行异常。
•辅助检查:OCT显示脉络膜层缺失、视网膜层变薄;OCTA显示缺损区脉络膜血管信号消失;视野检查可见对应暗点。
•遗传咨询:对有家族史的患者,需完善遗传检测,明确遗传方式。
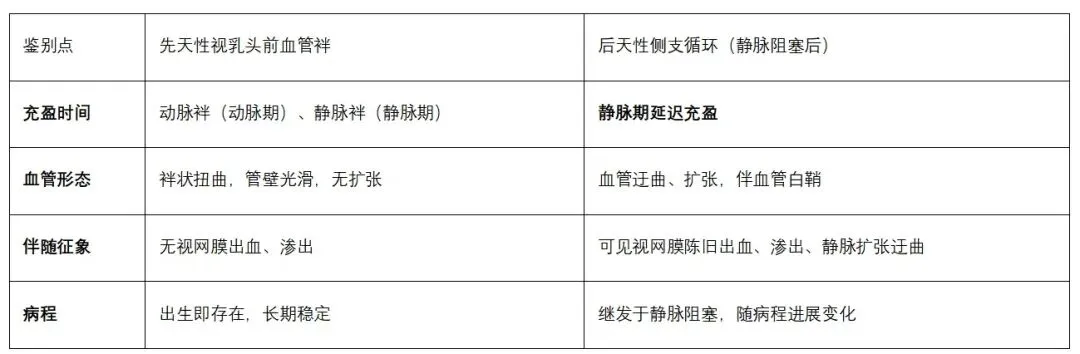
2. 鉴别诊断
本病需与后天性脉络膜病变、其他先天性眼底异常严格鉴别,核心鉴别要点如下表:
(六)治疗原则
目前先天性脉络膜缺损尚无根治方法,治疗核心是保护残余视力、防治并发症、改善视功能,具体治疗策略如下:
1.屈光矫正:对合并屈光不正(高度远视、散光)的患者,及时佩戴眼镜,矫正屈光不正,为视功能发育奠定基础。
2.弱视治疗:对儿童患者,若缺损未累及黄斑、存在残余视力,应尽早开展弱视训练(遮盖疗法、精细训练),最佳治疗窗口期为3~6岁。
3.并发症防治:
◦视网膜脱离:是最严重的并发症,因缺损区视网膜缺乏脉络膜支撑,易发生裂孔性视网膜脱离。一旦发生,需及时行玻璃体切割术、巩膜扣带术等手术治疗。
◦玻璃体出血:合并玻璃体动脉永存时,血管破裂可导致出血,少量出血可保守治疗,大量出血需手术干预。
4.遗传咨询:对有家族史的患者,提供遗传咨询,指导生育计划,降低子代发病风险。
AI并发症预警模型可通过OCT监测缺损区视网膜厚度、玻璃体牵拉程度,结合眼底血管形态,量化视网膜脱离、玻璃体出血的发生风险,实现早期预警,指导临床随访频次。
四、核心必背点
1.先天性脉络膜缺损的核心病因是胚胎期视杯胚裂闭合不全,典型病变位于视乳头下方,非典型病变可累及黄斑区等任何部位。
2.眼底核心特征为瓷白色巩膜暴露,缺损区边缘有色素沉着,视网膜血管走行异常,典型者常合并视乳头缺损。
3.视力预后取决于是否累及黄斑区,周边缺损视力可正常,黄斑累及者视力严重受损。
4.病理特征为脉络膜毛细血管层缺失,大血管层残存,缺损区由巩膜填充。
5.治疗以保护残余视力、防治并发症为核心,无根治方法,视网膜脱离是最严重的并发症,需手术治疗。
6.AI可实现病变自动分型、鉴别诊断、视野量化、并发症风险预警,提升诊疗精准度。
五、学习任务
1.对照课本图10-50至图10-54,熟练掌握典型与非典型脉络膜缺损的眼底形态,重点区分与视乳头缺损的合并表现。
2.牢记胚裂闭合的胚胎发育时序,理解“典型部位”与“非典型部位”缺损的发病机制差异。
3.掌握先天性脉络膜缺损与后天性脉络膜萎缩、先天性黄斑缺损的鉴别要点,结合辅助检查强化记忆。
4.结合AI多模态影像分析逻辑,理解病灶分割、分型、风险预警的技术路径,建立“临床表型-影像特征-AI应用”的关联思维。
5.梳理本病与先天性视乳头缺损、黄斑缺损的病理关联,构建先天性胚裂闭合异常疾病的完整知识体系。
