一、定义
支气管扩张症(简称支扩)是由各种病因引起的反复发生的化脓性感染,导致中小支气管反复损伤和(或)阻塞,致使支气管壁结构破坏,引起支气管异常和持久性扩张。临床表现为慢性咳嗽、大量咳痰和(或)间断咯血、伴或不伴气促和呼吸衰竭等轻重不等的症状。
二、流行病学与发病机制
- 流行病学:支扩在亚洲人群中属于常见病,但临床关注度远低于慢阻肺和哮喘。我国7省市城区40岁以上居民调查显示,约1.2%曾被诊断为支扩,且患病率随年龄增长而增加。
- 发病机制:各种原因导致支气管阻塞或牵拉、纤毛清除功能损害、分泌物潴留,继而发生感染和慢性炎症,造成气道结构破坏与重塑,进一步加重分泌物排出障碍,形成"恶性循环",最终导致支气管永久性病理扩张。支扩本质上是一种慢性气道炎症性疾病。
三、病因学
支扩是多种疾病导致气道结构破坏的共同终点,约50%~70%患者经全面检查仍无法明确病因,称为"特发性支扩"。主要已知病因包括:
- 既往下呼吸道感染:最常见,如麻疹、百日咳、肺结核、肺炎等;
- 免疫功能缺陷:原发性(如低免疫球蛋白血症)或继发性(如HIV感染、长期免疫抑制治疗);
- 遗传因素:如原发性纤毛运动障碍(PCD)、α1-抗胰蛋白酶缺乏等;
- 气道阻塞和反复误吸:异物、肿瘤、胃食管反流等;
- 其他肺部疾病:如变应性支气管肺曲霉病(ABPA)、慢阻肺、哮喘、非结核分枝杆菌(NTM)肺病、弥漫性泛细支气管炎(DPB)等;
- 其他系统疾病:如类风湿关节炎、系统性红斑狼疮、炎症性肠病(IBD)等。
四、高危人群筛查(2025版ERS更新)
针对支扩的诊断,需重点关注以下高危人群:
- 长期(超过8周)咳嗽、咳痰(特别是脓痰)、痰血,或者以反复咯血为唯一症状,尤其是存在相关危险因素的人群;
- 慢阻肺频繁急性加重(≥2次/年)、重症哮喘或哮喘控制不佳,且既往痰培养铜绿假单胞菌(PAE)阳性的患者;
- 慢性鼻窦炎、类风湿关节炎(RA)或其他结缔组织病患者出现慢性咳痰或反复肺部感染的患者;
- 既往人类免疫缺陷病毒(HIV)感染史、实体器官或骨髓移植史、接受免疫抑制治疗史,出现慢性咳痰或反复肺部感染的患者。
2025版ERS新增:疾病活动度与可治疗特征的识别至关重要。高疾病活动度包括合并PCD、慢阻肺或类风湿性关节炎,感染PAE或肠源性革兰阴性菌,过去1年内≥2次急性加重或≥1次需住院/静脉抗生素治疗的严重急性加重,存在严重日常症状,以及合并NTM或ABPA。此类患者应缩短随访间隔、降低治疗干预阈值。
五、临床诊断
1.影像学诊断(确诊依据)
胸部HRCT是诊断支扩最常用的影像学工具,扫描层厚≤1mm的薄层CT具有重要意义。
- 直接征象:(1)支气管内径/伴行肺动脉直径>1;(2)从中心到外周,支气管未逐渐变细;(3)距外周胸膜1cm或接近纵隔胸膜范围内可见支气管影。
- 间接征象:支气管壁增厚、黏液嵌塞、呼气相CT"马赛克"征或"气体陷闭"等。
2.病因学诊断
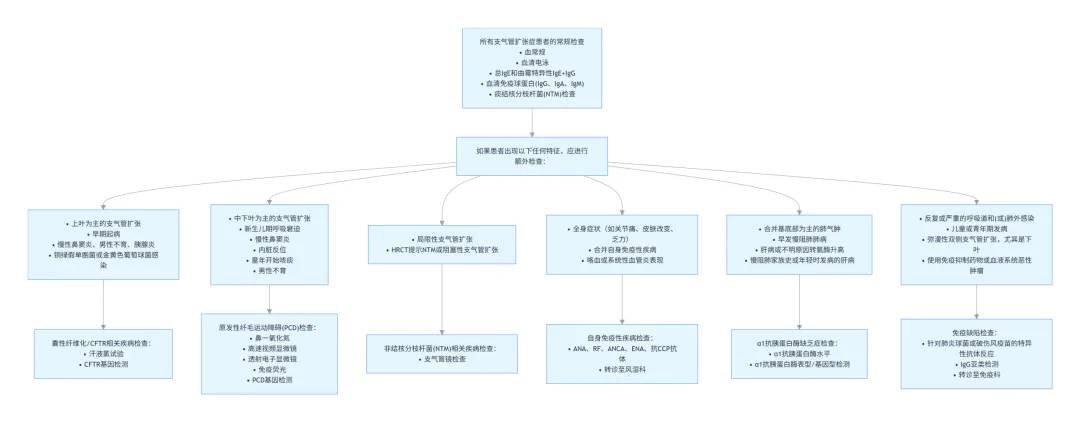
所有支扩患者均需行常规检查明确潜在病因,包括详细病史、血常规、免疫球蛋白、痰培养(含分枝杆菌)、曲霉特异性IgE等。存在特定临床特征时需进一步行特殊检查(如PCD筛查、类风湿因子/ANCA检测、胃食管反流评估等)。
2025版ERS更新:病因学检测的首要目标是根据患者临床特征开展针对性筛查,优先识别可治疗的病因(免疫缺陷、NTM感染、ABPA、囊性纤维化(CF)等)。推荐常规筛查免疫球蛋白、ABPA和NTM;α1-抗胰蛋白酶缺乏无需常规检测;CF和PCD仅在临床高度怀疑时进行。
3.疾病严重度评价
- BSI评分:包含年龄、BMI、FEV₁占预计值%、既往住院次数、急性加重次数、mMRC评分、铜绿假单胞菌定植、影像学表现等8项指标。0~4分为轻度,5~8分为中度,≥9分为重度。
- E-FACED评分:包含既往急性加重情况、FEV₁占预计值%、年龄、铜绿假单胞菌定植、影像学严重程度及mMRC评分5项指标。0~3分为轻度,4~6分为中度,7~9分为重度。
2025版ERS更新:BSI仍是目前最常用的评估工具,但建议临床应结合高危特征进行动态评估。疾病活动度评估应综合症状、急性加重频率与严重程度、生活质量影响、肺功能变化及痰脓性或影像学黏液栓塞等指标。
六、急性加重标准(2025版ERS更新)
2025版ERS推荐采用以下操作性定义:症状超出日常波动范围并需调整治疗方案,典型表现包括咳嗽加剧、痰量或性状改变(如脓性痰)、呼吸困难加重、运动耐力下降、疲劳或咯血等。若需住院或静脉抗生素治疗,则视为严重急性加重。
注:我国2021版专家共识沿用2019BTS标准:以下6项症状中的3项及以上出现恶化,时间超过48h,且临床医生认为需要处理的情况:
- 咳嗽
- 痰量变化
- 脓性痰
- 呼吸困难或运动耐受度下降
- 乏力或不适
- 咯血
七、鉴别诊断
需与慢性支气管炎、肺脓肿、肺结核、肺癌等疾病进行鉴别。
八、治疗
(一)稳定期治疗
治疗目的:治疗潜在病因以延缓疾病进展,减少急性加重,改善症状,维持或改善肺功能及生活质量。
- 气道廓清治疗(ACT)(2025版ERS强烈推荐升级)
- 2025版ERS将ACT推荐强度由2017/2019版的"弱推荐"提升为"强烈推荐"。
- 适用人群从既往仅限于慢性咳痰患者,扩展至部分干咳患者(尤其是影像学提示存在黏液栓塞者)。ACT应在专业人员指导下根据个体情况定制方案,优先选择患者可独立实施的技术(如主动循环呼吸技术)。推荐痰量多或排痰困难者行体位引流、拍背等辅助排痰,每天2~4次,每次10~30min。
- 包括高渗制剂(生理盐水、甘露醇)、黏液溶解剂(乙酰半胱氨酸、桉柠蒎)、黏液动力剂(氨溴索)及黏液调节剂(福多司坦)。
- 2025版ERS更新:对于气道廓清未能控制症状的支扩患者,建议可尝试使用黏液溶解药物(有条件推荐)。不建议对支扩患者使用重组DNA酶(有条件推荐,证据确定性非常低)。
(1)大环内酯类药物(强烈推荐,证据确定性中等)
- 适应证更新:推荐对接受标准治疗后仍处于急性加重高风险的患者长期使用大环内酯类抗生素,以降低急性加重频率、延长首次急性加重时间并改善日常症状。
- 急性加重高风险定义(2025版ERS重要修订):不再仅限于既往1年≥3次急性加重,而是扩展为满足以下任一条件:
- 过去1年内≥2次急性加重;或
- ≥1次需住院或静脉抗生素治疗的严重急性加重;或
- 1次急性加重伴显著影响日常生活的症状。
- 2025版ERS取消PAE感染限制:与既往指南仅限于无PAE感染患者不同,2025版指南取消了这一限制,但强调用药前必须排除NTM感染(因单用大环内酯类治疗合并NTM的患者可显著增加耐药风险)。
- 剂量:最常用的是阿奇霉素,推荐剂量为250mg每日1次或每周3次,或500mg每周3次。
- 疗程:尚无最佳疗程共识,现有研究中最长干预周期为12个月;若治疗12个月后无明显获益或病情已缓解,可考虑停药,但需权衡复发风险。
(2)吸入抗生素(2025版ERS强烈推荐升级)
- 适应证:对于急性加重高风险且合并慢性铜绿假单胞菌(PAE)感染的患者,由2017/2019版指南的"有条件推荐"升级为"强烈推荐",以降低急性加重频率并延长首次急性加重时间。对于感染非PAE病原体但同样处于急性加重高风险的患者,则可在充分评估后有条件使用。
- 实施要点:长期吸入抗生素应在优化气道廓清、完成疫苗接种、实施病因治疗及有效管理合并症的基础上开展;推荐在吸入抗生素前依次使用支气管舒张剂、黏液溶解剂并进行气道廓清,以优化药物肺部沉积。
- 疗程:"长期吸入抗生素治疗"指持续用药不少于3个月,现有高质量临床研究的干预周期多为12个月或更长。通常在治疗满12个月时复评疗效,以急性加重次数减少为主要指标;若无效应及时停药,若有效可继续治疗,但需密切监测不良反应。
- 国内现状:目前国内仅批准妥布霉素吸入溶液一种吸入抗生素,尚缺乏针对我国PAE流行株的更多有效药物及优化的根除方案。
(3)非大环内酯类口服抗生素(2025版ERS新增不推荐)
- 2025版ERS首次明确不推荐将长期非大环内酯类口服抗生素作为一线治疗用于急性加重高风险的支扩患者。
- 仅在大环内酯类药物不耐受时可考虑作为替代方案,并需严格监测疗效与安全性。
(4)静脉抗生素
- 病原体清除治疗(细菌根除治疗)(2025版ERS更新)
- 适应证扩展:2025版指南建议对新分离PAE的患者启动根除治疗。"新分离"的定义不仅包括首次检出PAE者,也涵盖既往曾分离但长期未检出后再次阳性的患者。
- 根除方案:通常在疗程初期给予2周口服或静脉抗生素,随后联合吸入抗生素维持6周至3个月。
- 2025版ERS明确不建议对PAE以外的其他病原体实施根除治疗。
- 肺叶切除:适用于病变相对集中、经规范药物及非药物治疗长达1年仍难以控制症状者;严重或频繁急性加重者;复发性难治性咯血者;肿瘤远端阻塞所致支扩等。
- 肺移植:适用于内科治疗无效的终末期支扩。2025版ERS更新:对于疾病持续进展且FEV₁占预计值%<30%或PAECO₂>50mmHg的患者,应尽早启动肺移植评估。
- 支气管舒张剂:对于合并气流阻塞的患者,推荐吸入支气管舒张剂;长效β受体激动剂联合长效抗胆碱能药物(LABA+LAMA)可考虑。
- 疫苗接种:推荐接种流感疫苗和肺炎球菌疫苗。
- 吸入性糖皮质激素(ICS)(2025版ERS更新):不建议对无哮喘或慢阻肺病的支扩患者长期吸入ICS(有条件反对)。ICS在无哮喘或慢阻肺病的支扩患者中既不能显著减少急性加重,也未能改善生活质量,反而增加不良事件风险。20%~30%的支扩患者合并哮喘或慢阻肺病,这部分人群可能从ICS治疗中获益。对于新确诊患者,若此前已使用ICS,应进行个体化评估:如无明确哮喘或慢阻肺病诊断且血嗜酸粒细胞水平较低,建议停用;若合并上述气道疾病,则可继续使用。
- 肺康复(2025版ERS新增强烈推荐)
- 2025版指南强烈推荐对存在呼吸困难和(或)运动能力下降的患者实施肺康复干预。肺康复应结合气道廓清策略进行个性化设计,应鼓励患者进行规律的体育锻炼,以获得多方面健康益处。
(二)急性加重期治疗(2025版ERS新增系统性策略)
- 抗菌药物是关键:建议在启动抗生素治疗前采集痰液进行微生物学检测,并在疗效不佳时及时复查。
- 经验性用药:治疗方案应结合既往病原学结果、耐药谱及病情严重程度个体化制定。轻症患者可选用口服抗生素,重症或对初始治疗无反应者则需考虑静脉用药及住院管理。
- 疗程:我国2021版共识推荐疗程为14d。
- 气道廓清:急性加重期间可适当调整ACT的频率与强度以促进排痰。支气管镜下ACT在急性加重期的应用已被证实可显著延长出院后首次急性加重的发生时间,为高风险患者提供了新的干预思路。
(三)病情快速恶化的管理(2025版ERS新增)
- 定义:临床上通常表现为急性加重频率或严重程度增加、症状进行性加重或肺功能快速下降。
- RAPID管理框架:
- R(Recognize and Refer):识别病情恶化的支扩患者,转诊或咨询支扩专科医生;
- A(Assess):评估病史和体格检查、对气道廓清和(或)药物治疗的依从性、新发或加重的合并症、新出现或发展的可治疗特征;
- P(Perform):实施检查(有经验的呼吸治疗师进行气道廓清评估、胸部HRCT、痰培养、支气管镜检查、完整肺功能评估等);
- I(Initiate):开始治疗(针对感染的抗生素治疗、PAE根除治疗、NTM或真菌性肺部感染的靶向治疗、更新气道廓清和运动耐受性的治疗策略、开展新的长期维持治疗等);
- D(Deal with complications):处理并发症(营养不良、咯血、持续或难治性感染、呼吸衰竭等)。
(四)并发症治疗
- 咯血:
- 少量咯血:适当口服止血及抗菌药物。
- 大咯血(一次咯血量超过100ml或24h咯血量超过500ml):首选垂体后叶素(冠心病、心衰、孕妇及高血压者慎用),无效时可使用酚妥拉明;药物治疗无效时建议首选支气管动脉栓塞治疗,必要时行支气管镜下止血或外科手术。
- 慢性呼吸衰竭:建议长期家庭氧疗;对于反复急性加重而住院的患者,推荐间歇性无创通气。
- 肺动脉高压:一旦出现则意味预后不良,建议长期氧疗,目前不主张靶向药物治疗。
九、分级管理(2025版ERS更新为动态评估体系)
2025版指南强调基于疾病活动度的主动、以患者为中心的预防策略,以识别和干预高活动度、快速进展风险人群,防止严重恶化。疾病活动度评估应综合症状、急性加重频率与严重程度、生活质量影响、肺功能变化及痰脓性或影像学黏液栓塞等指标。
管理流程:
- 优化支扩管理基础:包括气道廓清、治疗潜在病因、处理合并症、完成疫苗接种;
- 识别是否为未来急性加重的高风险患者;
- 评估是否存在慢性铜绿假单胞菌感染:
- 存在PAE慢性感染:长期大环内酯类抗生素或长期吸入抗生素→评估12个月治疗反应→有反应则继续治疗,无反应则联合或更换治疗;
- 不存在PAE慢性感染:长期大环内酯类抗生素→评估12个月治疗反应→有反应则继续治疗,无反应则考虑长期吸入或口服非大环内酯类抗生素。
随访建议:
- 轻度支扩患者:基线期应评估严重度评分、胸部HRCT、痰培养、病因学评估、合并症评估、肺功能及血氧饱和度。随访期应每年评估一次BMI指数、既往一年的急性加重情况、痰培养、mMRC评分、肺功能及血氧饱和度。
- 中重度支扩患者:除BMI指数和肺功能每年评估一次外,其余指标建议每半年评估一次。
- 2025版ERS强调:对潜在病因、合并症、疾病活动度及可治疗特征的评估不应仅限于初诊,而应在每次随访中持续进行。
十、患者教育
患者教育是支扩治疗的重要环节。应帮助患者了解疾病特征和主要治疗手段,及时识别急性加重并及早就医;不建议患者自行服用抗菌药物;强调定期随访的重要性,制定个性化的随访及监测方案。
2025版ERS新增:强化患者自我管理教育有助于早期识别急性加重并及时干预;应关注心理共病及患者主观体验,以实现全面、精准的疗效评估与管理优化。
十一、对中国成人支扩诊疗的启示(2025版ERS新增)
- 加强流行病学及病因学研究:当前我国仍缺乏基于标准化诊断标准的大规模流行病学数据,亟需建立覆盖全国、具有代表性的大样本流行病学研究体系。
- 优化抗感染治疗策略:我国支扩患者中PAE感染率超过20%,需探索炎症标志物与微生物组特征在预测治疗反应中的价值,以指导个体化用药。
- 推动抗炎治疗:以中性粒细胞炎症为靶点的新型抗炎药物——二肽基肽酶-1(DPP1)抑制剂,在Ⅲ期临床试验中已显示出可显著降低急性加重频率并延缓肺功能下降的潜力,有望成为支扩抗炎治疗的重要选择。
- 推进综合管理体系建设:亟需构建覆盖全病程、多维度的综合管理体系,推动管理模式从"被动应对"向"主动预防"和"精准干预"转变。中国支扩联盟(Bronchiectasis China, BE-China)平台的建立正契合这一战略方向。
十二、参考资料
- 中国成人支气管扩张症诊断与治疗专家共识(2021年);
- 【诊疗方案】2025版ERS成人支气管扩张症管理临床实践指南亮点解读,中华结核与呼吸杂志(2025年)
- European Respiratory Society clinical practice guideline for the management of adult bronchiectasis, Eur Respir J 2025; 66: 2501126.
十三、附表/图
表1 BSI评分标准
指标 | 变量 | 分值 |
年龄 (岁) | <50 | 0 |
| 50~69 | 2 |
| 70~79 | 4 |
| ≥80 | 6 |
BMI(kg/m²) | <18.5 | 2 |
| 18.5~25 | 0 |
| 26~29 | 0 |
| ≥30 | 0 |
FEV₁占预计值 %(%) | >80 | 0 |
| 50~80 | 1 |
| 30~49 | 2 |
| <30 | 3 |
既往因加重住过院 | 无 | 0 |
| 有 | 5 |
既往 1 年内急性加重次数 | 0 | 0 |
| 1~2 | 0 |
| ≥3 | 2 |
mMRC 评分 | 0~Ⅱ | 0 |
| Ⅲ | 2 |
| Ⅳ | 3 |
铜绿假单胞菌定植 | 无 | 0 |
| 有 | 3 |
其他微生物定植 | 无 | 0 |
| 有 | 1 |
影像累及 3 叶及以上或囊状支扩 | 无 | 0 |
| 有 | 1 |
表2 E-FACED评分标准
指标 | 变量 | 分值 |
既往 1 年内至少一次因加重导致住院 | 无 | 0 |
| 有 | 2 |
FEV₁占预计值 %(%) | ≥50 | 0 |
| <50 | 2 |
年龄(岁) | <70 | 0 |
| ≥70 | 2 |
铜绿假单胞菌慢性定植 | 无 | 0 |
| 有 | 1 |
影像受累叶数 | 1~2 | 0 |
| >2 | 1 |
mMRC 评分 | 0~Ⅱ | 0 |
| Ⅲ~Ⅳ | 1 |
E-FACED 评分 | 总分 | 0~9 |
表3 mMRC呼吸困难评分标准
等级 | 描述 |
0级 | 仅在剧烈活动时感到呼吸困难 |
Ⅰ级 | 平地快走或上缓坡时感到气短 |
Ⅱ级 | 因呼吸困难,平地行走时比同龄人慢,或需要停下来休息 |
Ⅲ级 | 平地行走约100米或数分钟后,因气促需要停下休息 |
Ⅳ级 | 因严重呼吸困难而无法离家,或穿脱衣物时即感到气短 |
图1 支气管扩张症诊断流程图(影像学诊断-病因学诊断-严重度评价)
FIGURE 2 Investigation and management considerations for initial assessment and subsequent aetiological testing for adults with bronchiectasis.
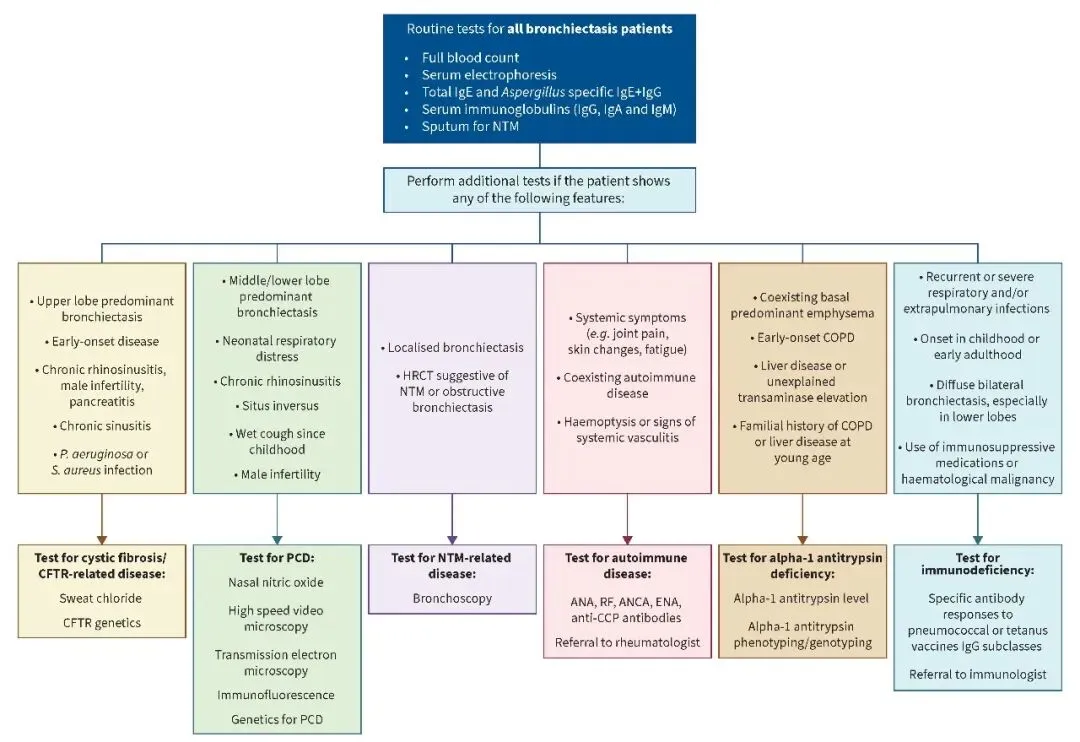
图2 成人支气管扩张症患者初始评估及后续病因学检测流程图