一、章节导入与学习定位
本节是《近视眼的眼底改变》的临床预后核心章节,承接前序临床表现、发病机制、组织病理学,系统解析变性性近视及其并发症的视力预后规律。它从病变类型、危险因素、治疗挑战、自然病程四个维度,量化分析漆裂纹、脉络膜萎缩、CNV、Fuchs斑等病变对中心视力的影响,是临床判断病情严重程度、制定随访策略、向患者告知预后的直接依据,也是构建“预防-筛查-干预-预后”完整临床思维的关键环节。
二、核心知识点详解
原文核心内容:在变性性近视眼,有漆裂纹及萎缩预示视力预后不良,因为这些眼有发生视网膜下新生血管膜的危险。一旦发生视网膜下新生血管膜,中心视力急剧下降。回顾性研究表明,近视性新生血管膜的视力预后,有60%视力低于0.1。视力丧失的程度与新生血管距中心凹远近有关。一般在急性期以后,63%的视力稳定。下降,34%以后成为法定盲。
在自然病程中,有报道近视眼的视网膜下新生血管膜比老年黄斑变性的视力预后好。然而近视眼的新生血管膜也很难处理。因为①其与中心凹的关系难以精确定位;②视网膜下新生血管膜穿入Bruch膜常很接近中心凹;③萎缩性光凝瘢将扩展至中心凹。
此外,近视眼有Fuchs斑者视力预后亦难测。Curtin等长期观察发现,在Fuchs斑外以后又出现了一圈萎缩,原有中心暗点扩大,以前所用偏中心注视失效,只能用离中心凹更远一些的视网膜,故而中心视力下降。
(一)核心预后危险因素:漆裂纹与脉络膜萎缩
漆裂纹和脉络膜萎缩是变性性近视视力预后不良的早期预警信号,也是后续严重并发症的前置病变:
1.漆裂纹的预后意义
◦漆裂纹是Bruch膜破裂的直接表现,提示后极部组织脆性增加,是脉络膜新生血管(CNV)发生的高危因素,数据显示有漆裂纹的高度近视患者CNV发生率高达82%;
◦漆裂纹本身对视力影响较小,但一旦继发CNV、黄斑出血,中心视力会急剧下降,且出血易反复发作,预后极差;
◦广泛的漆裂纹(如网状、交叉状)提示后极部组织变性严重,CNV发生风险显著高于孤立性裂纹。
2.脉络膜萎缩的预后意义
◦脉络膜萎缩是变性性近视的终末表现之一,随萎缩范围扩大,视网膜外层感光细胞失去营养支持,逐渐发生变性、凋亡;
◦局灶性脉络膜萎缩对视力影响较小,但若萎缩累及黄斑区,会直接破坏中心凹光感受器,导致不可逆的中心视力下降;
◦广泛的后极部脉络膜萎缩,会导致周边视野缺损、对比敏感度下降,即使矫正视力正常,也会出现视物模糊、夜间视力差等症状。
(二)CNV:变性性近视最严重的视力杀手
视网膜下新生血管膜(CNV)是变性性近视最严重的并发症,也是导致中心视力急剧下降的主要原因,其预后规律具有明确的临床特征:
1.视力预后数据
◦发生CNV后,约60%的患者中心视力低于0.1,严重影响日常生活;
◦急性期过后,约63%的患者视力趋于稳定,但34%的患者最终发展为法定盲;
◦视力丧失程度与CNV距中心凹的距离直接相关:CNV越靠近中心凹,视力下降越严重,中心凹下CNV预后最差。
2.与老年黄斑变性(AMD)CNV的预后对比
◦近视性CNV的视力预后整体优于AMD的CNV,原因是近视性CNV多为局限性、单支新生血管,渗出、出血范围较小,而AMD的CNV多为弥漫性、多支新生血管,伴随广泛的渗出和瘢痕形成;
◦但近视性CNV也存在治疗挑战,自然病程中仍有较高的致盲风险,并非“良性病变”。
3.近视性CNV的治疗难点
◦定位困难:近视性CNV常与中心凹关系密切,边界模糊,FFA/ICGA下难以精确定位,容易误判或漏诊;
◦位置特殊:新生血管膜穿入Bruch膜的位置常紧邻中心凹,激光光凝治疗易损伤中心凹光感受器,导致不可逆的视力下降;
◦光凝瘢痕扩展:萎缩性光凝瘢痕会随时间逐渐扩展,最终累及中心凹,反而加重视力损伤,因此传统激光治疗并非近视性CNV的首选方案。
(三)Fuchs斑:难以预测的视力杀手
Fuchs斑是黄斑区RPE增殖、出血机化形成的色素斑块,其视力预后具有高度不确定性:
1.Fuchs斑的形成与演变
◦Fuchs斑是CNV、黄斑出血的终末表现,初期为黄斑区黑色/灰色色素斑块,伴随中心暗点、视物变形;
◦随病情进展,Fuchs斑周围会逐渐出现一圈脉络膜萎缩,原有中心暗点扩大,偏中心注视点失效,患者只能使用离中心凹更远的视网膜进行注视,中心视力进一步下降。
2.视力预后特点
◦单个Fuchs斑对视力的影响相对局限,但若合并周围萎缩、CNV复发,视力会持续下降;
◦长期随访发现,Fuchs斑患者的视力预后难以预测,即使初期视力稳定,后期仍可能因周围萎缩扩大、新生血管复发而出现不可逆的视力损伤;
◦双侧Fuchs斑患者,中心视力损伤更为严重,对比敏感度、色觉功能也会出现异常。
三、联动前序1-20章知识复盘
•联动第1-3章 眼解剖生理:中心凹光感受器的密度、Bruch膜的弹性、脉络膜的血供特点,是理解CNV、Fuchs斑预后的解剖基础,中心凹光感受器的不可逆损伤是视力下降的根本原因;
•联动第4-6章 眼底检查:OCT可监测CNV的位置、范围、活动性,FFA/ICGA可明确CNV的渗漏情况,超广角眼底相机可观察脉络膜萎缩的进展,这些检查结果是判断预后的直接依据;
•联动第13-15章 脉络膜病变:近视性脉络膜萎缩与炎症性脉络膜病变的预后不同,前者是不可逆的组织变性,后者经治疗后部分患者可恢复视力;
•联动第16-17章 黄斑病变:漆裂纹、CNV、Fuchs斑的发生、发展过程,与本节的预后规律直接对应,病变的位置、范围、活动性决定了最终的视力结局;
•联动第20章 视网膜脱离:高度近视合并视网膜脱离的患者,即使手术复位,中心视力也会因黄斑区损伤而显著下降,与本节的预后规律一致。
四、核心学习要点记忆(结构化梳理)
1.早期预警信号:漆裂纹、脉络膜萎缩是视力预后不良的早期信号,需密切监测CNV的发生;
2.CNV的预后规律:发生CNV后60%患者视力低于0.1,34%最终致盲,预后与CNV距中心凹的距离直接相关;
3.治疗难点:近视性CNV定位困难、位置紧邻中心凹、激光瘢痕易扩展,传统治疗方案存在局限性;
4.Fuchs斑的预后特点:视力预后难以预测,随周围萎缩扩大,中心暗点扩大,偏中心注视失效,中心视力持续下降;
5.关键预后因素:病变类型(CNV>Fuchs斑>单纯漆裂纹/萎缩)、病变位置(中心凹下>中心凹旁>周边)、治疗时机(早期干预>晚期治疗)。
五、临床思考
1.预后告知的关键要点:向患者告知预后时,需结合病变类型、位置、活动性,量化说明视力下降的风险和发展过程,避免过度恐慌或忽视病情;
2.随访策略的制定:
◦有漆裂纹、轻度脉络膜萎缩的患者,每6-12个月复查一次OCT和眼底;
◦合并CNV、Fuchs斑的患者,每3-6个月复查一次,监测病变活动性和萎缩进展;
3.治疗方案的选择:针对近视性CNV,抗VEGF治疗是目前的首选方案,可有效抑制新生血管,减少出血、渗出,避免激光治疗对中心凹的损伤;
4.患者教育的重要性:向患者强调早期干预的重要性,一旦出现视物变形、视力下降等症状,需立即就医,避免延误治疗时机;
5.预后与防控的联动:通过控制眼轴延长,延缓脉络膜萎缩、漆裂纹的发生,是降低CNV、Fuchs斑发生风险的根本措施,也是改善视力预后的关键。
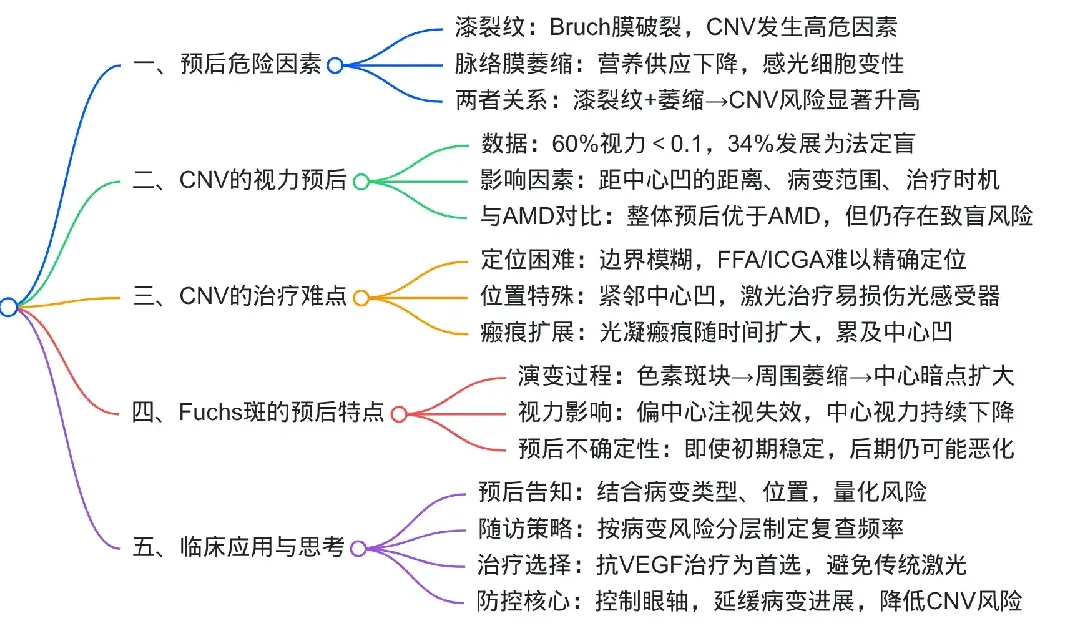
配套思维导图
## 一、预后危险因素 - 漆裂纹:Bruch膜破裂,CNV发生高危因素 - 脉络膜萎缩:营养供应下降,感光细胞变性 - 两者关系:漆裂纹+萎缩→CNV风险显著升高 ## 二、CNV的视力预后 - 数据:60%视力<0.1,34%发展为法定盲 - 影响因素:距中心凹的距离、病变范围、治疗时机 - 与AMD对比:整体预后优于AMD,但仍存在致盲风险 ## 三、CNV的治疗难点 - 定位困难:边界模糊,FFA/ICGA难以精确定位 - 位置特殊:紧邻中心凹,激光治疗易损伤光感受器 - 瘢痕扩展:光凝瘢痕随时间扩大,累及中心凹 ## 四、Fuchs斑的预后特点 - 演变过程:色素斑块→周围萎缩→中心暗点扩大 - 视力影响:偏中心注视失效,中心视力持续下降 - 预后不确定性:即使初期稳定,后期仍可能恶化 ## 五、临床应用与思考 - 预后告知:结合病变类型、位置,量化风险 - 随访策略:按病变风险分层制定复查频率 - 治疗选择:抗VEGF治疗为首选,避免传统激光 - 防控核心:控制眼轴,延缓病变进展,降低CNV风险 |