头部创伤急诊处置学习笔记
- 2026-04-21 00:03:33
头部创伤急诊处置学习笔记
mermaid-diagram-2026-02-28-131221
导读:头部创伤是急诊高风险、高时效场景之一。本文基于《罗森急诊医学》第10版第33章,按“先保命、再定位、后分层处置”的逻辑梳理评估与治疗流程,面向急诊/创伤/神经重症专业人员,兼顾床旁可操作性与指南一致性。
一、先建立全局:Head Trauma 的三个关键词
1)连续谱(Spectrum)而非离散分型
TBI 传统分级:轻度(GCS 13-15)、中度(9-12)、重度(3-8) 但临床上是连续损伤谱:同一“轻度”患者可在数小时内恶化
2)继发性损伤可干预
原发损伤(撞击瞬间)难以逆转 继发打击(低氧、低血压、高碳酸血症、发热、高血糖/低血糖)直接决定预后
3)趋势比单点更重要
单次 GCS 价值有限,序贯神经复评更关键 瞳孔、运动反应、意识水平变化常先于影像学“明显变化”
二、定义与分级:把“脑震荡”和“轻型TBI”说清楚
2.1 常用定义(MTBI)
轻度创伤性脑损伤(MTBI)常满足:
就诊时或伤后30分钟内 GCS 13-15 - 并出现以下至少1项:
短暂意识丧失(通常 <30分钟) 创伤后遗忘(通常 <24小时) 精神状态改变(发懵、定向障碍、意识混乱) 一过性局灶神经功能异常
临床重点:GCS 15 不能排除重要颅内损伤。尤其在老年人、抗凝患者、酒精/药物影响者中,阈值应更低。
2.2 GCS 的使用原则
优先记录分项: E-V-M(例如E3V4M6)运动评分(M)是预后最强预测指标之一 插管患者写作 VT(如E1VT M4)任何下降趋势(尤其下降≥2分)均应视为危险信号
三、病理生理要点:为什么会“越治越重”
3.1 原发 vs 继发损伤
3.2 CPP/ICP 的床旁意义
- CPP = MAP - ICP
- 重度TBI常用目标:
ICP < 22 mmHg CPP 60-70 mmHg 超过代偿后,ICP小幅增加可导致灌注急剧下降,继而出现脑疝
3.3 需要立即纠正的“继发打击”
- 低氧血症: SpO2 目标通常 94%-98%
- 低血压: 严重TBI应避免 SBP 低于年龄相关阈值(常用:15-49岁或>70岁维持≥110 mmHg,50-69岁维持≥100 mmHg)
- 通气异常: 避免常规过度通气;PaCO2 多维持 35-40 mmHg
- 高热: 积极控温(发热与不良预后相关)
四、急诊评估:按创伤复苏流程做“神经化”落地
4.1 Primary Survey(ABCDE)
4.1 Primary Survey(ABCDE)
A 气道 + 颈椎保护
维持颈椎中立位,必要时手法固定 GCS≤8 或无法保护气道者,尽早 RSI 插管
B 呼吸
纠正低氧;避免长时间低通气或过通气 如有脑疝先兆,可短暂目标 PaCO2 30-35 mmHg 作为桥接措施
C 循环
快速识别并处理失血/休克 首选等渗晶体,必要时血制品与升压药
D 神经功能
记录 GCS 分项、瞳孔大小/对光、肢体运动对称性 血糖即刻检测,排除可逆意识障碍因素
E 暴露
全身二次查体,避免只盯头部而漏诊胸腹盆/长骨等致休克病灶
4.2 二次评估重点
受伤机制:高能量、加速-减速、跌倒高度、穿透伤 危险病史:抗凝/抗血小板、凝血障碍、癫痫史、酒精/药物 关键体征:反复呕吐、进行性头痛、癫痫发作、局灶神经缺损、行为异常 颅底骨折体征:Battle征、熊猫眼、CSF耳漏/鼻漏、鼓室积血
五、CT 决策:谁必须立刻做影像
5.1 基本原则
- 疑似TBI首选头颅CT平扫(急性出血敏感、可及性高)
规则服务于分层,不替代临床判断 高风险人群(老年、抗凝、中毒、基线认知差)适当降低阈值
5.2 轻型TBI常用决策规则(要点版)
Canadian CT Head Rule(常用于GCS 13-15)
- 高危特征包括:
GCS 2小时后仍<15 颅底骨折体征 开放/凹陷性颅骨骨折 呕吐≥2次 年龄≥65岁
New Orleans Criteria(多用于GCS 15且有LOC/遗忘)
头痛、呕吐、年龄>60、药酒中毒、短时记忆缺损、外伤证据、癫痫等
实务建议:当地若已有固定路径,优先采用本院验证流程;对规则边缘患者,建议“观察+复评+低阈值复扫”策略。
六、常见颅内损伤:影像-临床-处置一张表
6.1 颅骨骨折的意义
线性骨折:多数可保守,但需排除合并血肿 凹陷性骨折:感染/癫痫风险高,常需神外会诊 颅底骨折:警惕 CSF 漏、脑膜炎风险、颅神经损伤
6.2 穿透性颅脑损伤
不在急诊盲目拔除异物 早期神外介入 + 抗癫痫预防(常7天) 合并污染时给予广谱抗菌覆盖
七、中重度TBI急诊管理:目标导向策略
7.1 气道与镇静镇痛
RSI 后确保氧合和通气目标 避免低血压诱导药导致灌注骤降 充分镇静镇痛减少代谢负荷与躁动相关ICP波动
7.2 颅内压升高/脑疝先兆处理
识别信号
GCS 快速下降 单侧瞳孔散大/固定 Cushing 征(高血压+心动过缓+呼吸异常,晚期)
立即措施(桥接到 definitive care)
抬高床头约30°,颈部中立,避免颈静脉受压 优化氧合/通气,必要时短时过度通气 - 高渗治疗:
甘露醇 0.25-1 g/kg(注意低血压/肾功能) 或 3%高渗盐水(常见方案 2-5 mL/kg 或固定剂量) 立即神经外科会诊,准备手术减压/血肿清除
7.3 药物与禁忌
- 可考虑: 早期抗癫痫预防(高危人群、重度或穿透伤)
- 不推荐常规: 糖皮质激素用于TBI(无获益且可能有害)
- TXA: 可在早期、特定中轻度TBI场景考虑,但需结合院内方案与禁忌证
八、轻型TBI/脑震荡:不要“CT阴性=万事大吉”
8.1 观察与复评
多数患者可在急诊观察 4-6 小时 观察内容:意识、头痛、呕吐、步态/行为、局灶体征 症状进展或神经体征异常时,及时升级影像与会诊
8.2 出院标准(常用框架)
生命体征稳定、神经查体稳定/改善 CT阴性或无需CT且评估为低风险 有可靠照护者与可执行的返院警示教育
8.3 出院宣教关键点(建议书面+口头)
必须立即返院的警示症状
进行性嗜睡或难唤醒 反复呕吐、加重头痛 抽搐、肢体无力、言语含糊、行为异常 新发视物异常或步态不稳
恢复期建议
24-48小时相对休息,避免饮酒、镇静药滥用与高风险活动 分阶段恢复学习/工作/运动,症状反跳则退回上一步 运动员需由熟悉脑震荡管理的医务人员评估后再复出
九、抗凝/抗血小板患者:急诊处置要前移
9.1 风险认识
即使轻微外伤也可出现迟发性颅内出血 初次CT阴性不完全等于“零风险”,需结合药物种类和临床状态决定观察/复查
9.2 常见逆转策略(按药物)
华法林:4因子PCC + 维生素K 达比加群:依达赛珠单抗(idarucizumab) Xa抑制剂:andexanet alfa 或 PCC(按可及性与路径)
实践点:与神外、输血科、药学团队建立“颅内出血逆转绿色通道”,可显著缩短决策与给药时间。
十、特殊人群:阈值与目标要个体化
10.1 老年患者
低能量跌倒也可能致重伤 脑萎缩使症状出现延迟,常“看起来还行”但影像已重 CT阈值降低,观察时间可适当延长
10.2 儿童患者
采用儿科决策规则(如 PECARN) 避免不必要辐射,同时不漏诊高危患儿 关注非意外伤(虐待)线索
10.3 酒精/药物中毒患者
中毒可掩盖神经恶化,不能仅以“酒醉”解释意识异常 需更强调序贯复评与必要时复扫
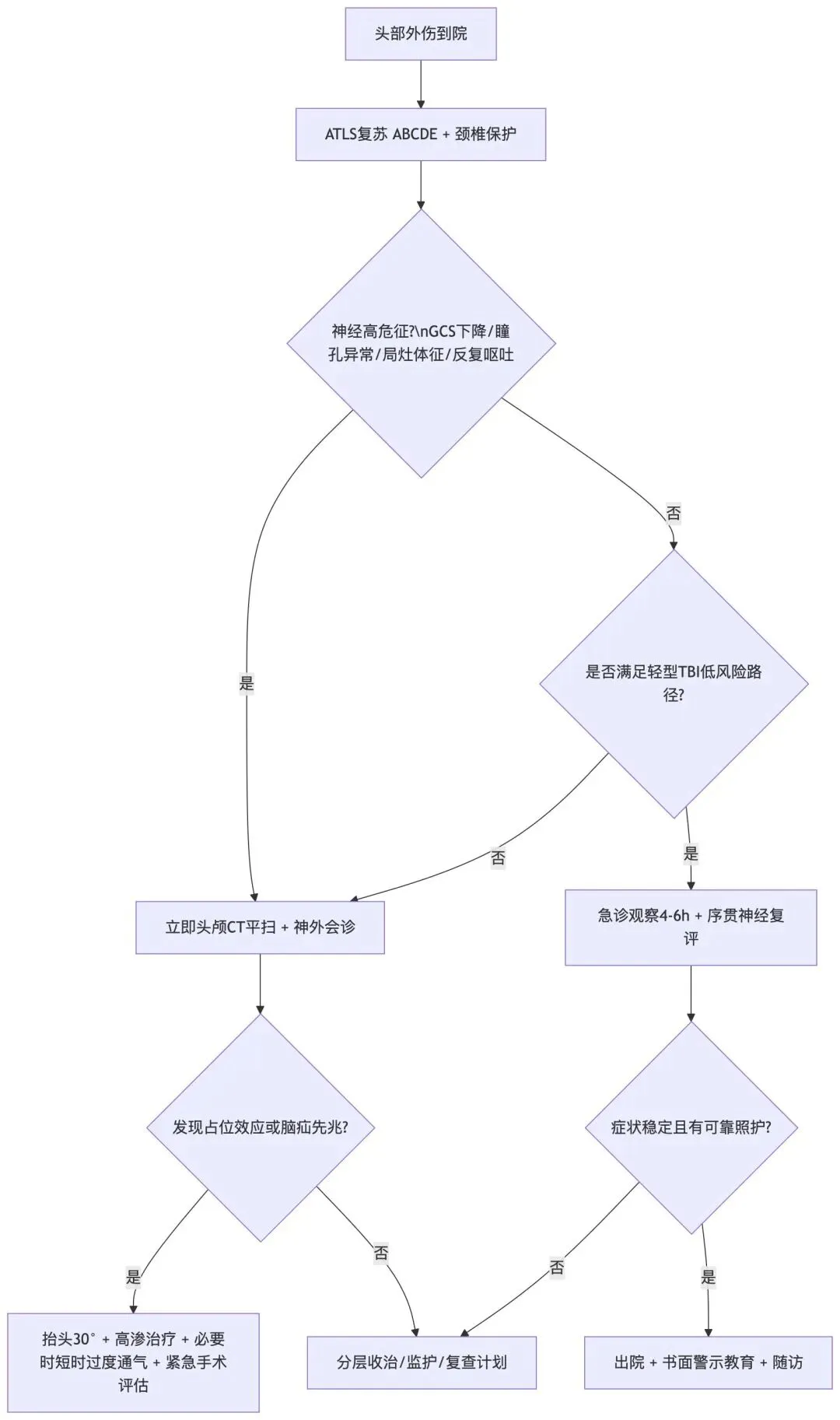
十一、急诊流程图(可直接用于科内教学)

十二、常见误区(值班最容易踩坑)
- 误区1:CT阴性就一定安全 → 脑挫伤/迟发出血可进展,必须结合动态评估
- 误区2:把意识异常都归因于酒精 → 先排除颅内病变与代谢异常
- 误区3:先控ICP,后管循环 → 无灌注就无脑保护,低血压必须优先纠正
- 误区4:常规过度通气 → 仅限脑疝桥接,长期会减少脑血流
- 误区5:忽视颈椎与多发伤 → 头部外伤诊疗必须嵌入整体创伤流程
十三、关键数字速记
| GCS 13-15 / 9-12 / 3-8 | |
| ICP >22 mmHg | |
| CPP 60-70 mmHg | |
| 观察4-6小时 | |
| 7天 | |
| 床头30° |
十四、与本书其他章节联动(建议串联学习)
[[001 Airway_笔记 ]]:创伤患者气道管理要点 [[012 意识障碍与昏迷 笔记]]:意识障碍系统化评估 [[014_Seizures]]:创伤后癫痫与NCSE识别
参考框架(整理依据)
Rosen’s Emergency Medicine, 10th ed. Chapter 33: Head Trauma. Brain Trauma Foundation severe TBI management recommendations. Canadian CT Head Rule / New Orleans Criteria / PECARN(用于风险分层思路)。
罗森急诊医学第10版(Chapter 33)更新日期:2026年2月28日
本文用于医学学习与教学交流,不替代个体化临床决策。请结合本院流程与最新指南执行。
本文来自网友投稿或网络内容,如有侵犯您的权益请联系我们删除,联系邮箱:wyl860211@qq.com 。
